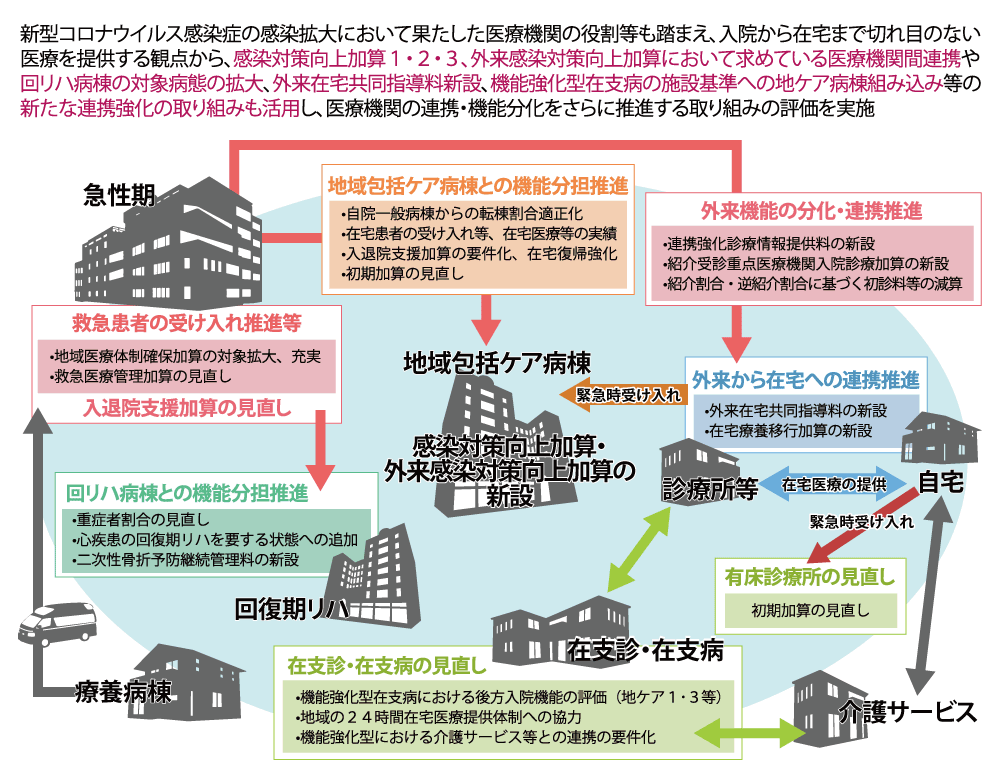
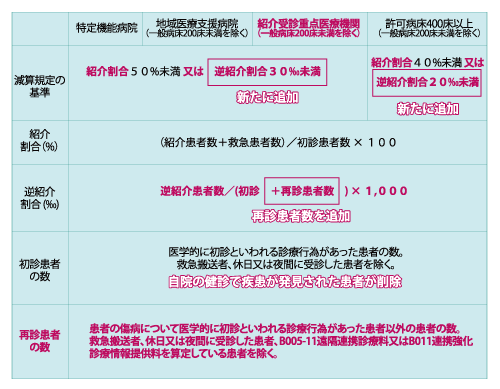
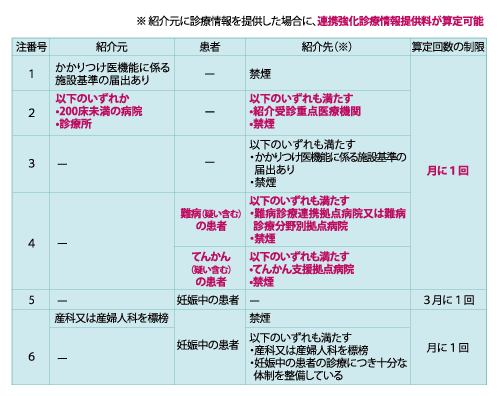
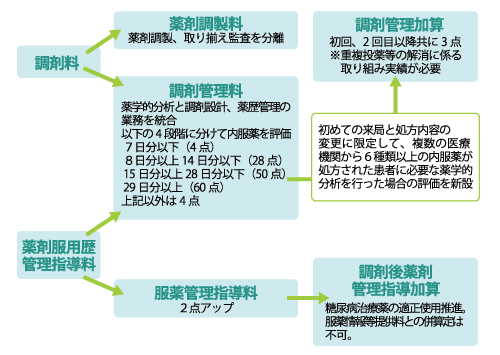
本改定において、最も注目を集めたのが重症度、医療・看護必要度評価の見直しでした。A項目から心電図モニターの管理が除外されたということが大きな衝撃となった医療機関も多かったのではないでしょうか。その結果もあってか、重症者の受け入れ割合についてはやや緩和されたものとなりましたが、急性期一般入院料1(旧・7:1入院基本料)については、現状維持の割合となりました。急性期一般入院料1については、急性期充実体制加算の新設などもあり、今後高度急性期の道を目指すのか否かを迫る内容にも見えます。自院の状況だけではなく、地域の医療機関の現況を確認することで今後の在り方を考えていく必要があるでしょう。確かに高度急性期入院医療に対してはかなり手厚い評価が多く見受けられますが、実際に重症な患者を受け入れて初めて診療報酬は得られます。人員獲得と設備投資は慎重に行う必要がありますが、とりわけ設備投資は、後戻りができないことが多くあるので注意が必要です。
高度急性期入院医療で注目される項目の一つに急性期充実体制加算があげられます。これは、急性期一般入院医療1の届出医療機関であり、全身麻酔による手術2,000件/年以上(緊急手術 350件/年以上)、又は300床未満病院の場合は 6.5件/年/床以上(緊急手術 1.15 件/年以上)といった実績の他、紹介受診重点医療機関か紹介割合50%以上かつ逆紹介割合30‰(パーミル単位)以上であることが求められます。なお、総合入院体制加算との併算定は不可となっていますが、総合入院体制加算と比較すると全身麻酔手術の実績以外の手術等の実績はほぼ同じといえるものの、診療報酬点数が大きく異なります(図表1)。高度急性期医療の提供や院内迅速対応チームの設置(院内心停止を減らす取り組みとして)など、設備と人件費がより必要とされるものが急性期充実体制加算にあることがその理由と考えられます。COVID-19感染拡大で露呈した高度急性期医療の体制面の脆弱さをカバーし、いつ訪れるかわからない新興感染症への備えとしての意味合いもあることが、感染対策向上加算1の届出が要件となっていることからも見てとれます。今後、急性期充実体制加算の届出を行う医療機関には、地域の最後の砦として、また感染対策を通じた地域医療の質向上に貢献していく責務が課せられることになるでしょう。
(図表1)高度かつ専門的な急性期医療の提供体制に係る評価の新設

出典:厚生労働省 令和4年度診療報酬改定の概要-全体版(一部抜粋、編集)
その他、特定集中治療室にさらなる手厚い人員配置を評価する重症患者対応体制強化加算の新設もポイントです(図表2)。文字通り手厚い配置を評価するものですが、ここで着目しておきたいのは「地域の医療機関等が主催する集中治療を必要とする患者の看護に関する研修に講師として参加するなど、地域における集中治療の質の向上を目的として、地域の医療機関等と協働することが望ましい」という施設基準が盛り込まれたことです。本改定では、感染対策向上加算や人工腎臓の導入期加算などで地域での医療機関との研修を行うといった文言が目立ちます。特定の領域における地域のオピニオンリーダーとなる医療機関には、地域全体の医療の質向上に向けた取り組みも視野に入れていかなければならないことと、その責任も診療報酬の評価の一部となっていることを意識しておく必要があるでしょう。
(図表2)特定集中治療室等における重症患者対応体制の強化に係る評価

出典:厚生労働省 令和4年度診療報酬改定の概要-全体版(一部抜粋、編集)
そして高度急性期入院医療では、医師の負担軽減の一環として、薬剤師と管理栄養士による専門性を発揮したチーム医療が評価されました。近年、その評価が高まる管理栄養士の活躍推進として、本改定では周術期栄養管理実施加算が新設されました(図表3)。ただし、総合入院体制加算もしくは急性期充実体制加算の届出のある医療機関に限定され、専任で常勤の管理栄養士の配置が必要であり、早期栄養介入管理加算との併算定は不可となります。管理栄養士による介入の評価は、早期栄養介入管理加算や回復期リハビリテーション病棟入院料等でもその実績が評価され、診療報酬改定の都度拡充しています。本改定の結果如何では、2024年度診療報酬・介護報酬同時改定において、医療と介護の連携のキーパーソンとしてさらに脚光が集まることが期待されます。
(図表3)周術期の栄養管理の推進

出典:厚生労働省 令和4年度診療報酬改定の概要-全体版(一部抜粋、編集)
DPC/PDPSの見直しの焦点
2021年6月に公表された骨太方針2021では、急性期入院医療の包括評価の在り方の見直しについて言及されましたが、本改定ではその見直しの方針が明らかになりました(図表4)。他院からの転院と自院への直接入院で差を設ける診断群分類が明らかになっていますが、急性心筋梗塞や狭心症、慢性虚血性心疾患、心不全、股関節・大腿骨近位の骨折がその対象となりました。また、点数設定方式Aの入院期間Iを高く設定し、入院期間Ⅱ・Ⅲを引き下げることになり(SKIM2022vol.1 図表3参照)、点数設定方式Aの72%がその対象になります。
標準的医療サービスの推進は、DPC対象病院の拡大と共に精緻なデータが集まることで、実態に合わせた内容へと変化してきました。2023年10月からは、いよいよ外来診療においてもデータ提出加算がスタートします。いずれは外来診療の包括評価も視野に入ってくることが想定されます。
(図表4)DPC算定ルールの見直し

出典:筆者作成
新たな事故対策、サイバーセキュリティ対策への対応が求められる
診療録管理体制加算では、許可病床400床以上の病院に対して、医療情報システム安全管理責任者の配置及び院内研修の実施(情報セキュリティに関する内容を少なくとも年1回程度)を要件に加えるとともに、非常時に備えた医療情報システムのバックアップ体制を確保することが望ましいとされ、毎年7月の定例報告を求める―との文言を加えています。これは2024年度改定では要件化される可能性が高いものと考えておくべきでしょう。
また、許可病床400床以上の病院は義務化される文言がありますが、「医療情報化支援基金」の活用で400床未満の中小規模病院に対して標準規格準拠の電子カルテの導入が進むことで、義務化の対象も広げられることが予想されます。これからの導入、更新においてはサイバーセキュリティ対策としての安全管理責任者の配置と院内研修は同時に行っていくことがポイントになります。「診療報酬改定への対応のため」ということだけではなく、患者情報を預かり、地域で情報共有するための対応整備が進められています。
後発医薬品の使用促進は数量割合を高めて現状維持
現状維持では減収になりかねない項目として、本改定では後発医薬品の使用促進がその代表的なものとして挙げられます。これまでは数量割合70%以上からが加算の対象となっていましたが、本改定からは後発医薬品使用体制加算と外来後発医薬品使用体制加算では点数は据え置きのまま数量割合を一律に5%引き上げ、後発医薬品調剤体制加算では点数引き上げの一方で、数量割合を一律に5%引き上げとなりました。とりわけ病院と診療所においては厳しい変更です。
そこで、入院におけるバイオシミラーの導入促進などを積極的に考えていくことが必要となるでしょう。本改定では見送られたフォーミュラリですが、バイオシミラーを含めた後発医薬品の積極的導入と活用を推進していく上では、策定に取り組むことは重要だといえます。今後フォーミュラリ作成のガイドラインも公表される予定があることから、先駆的に取り組む医療機関の事例をもとに、その対応に備えておくことも検討に値するといえるでしょう。なお、バイオシミラーについては、2020年度診療報酬改定で新設されたバイオ後続品導入初期加算の対象が、外来化学療法及び外来腫瘍化学療法診療料を実施している患者への導入も評価の対象となりました。またこの外来腫瘍化学療法診療料は、従来の外来化学療法加算の対象患者で抗悪性腫瘍剤を注射する患者の評価の基準を引き上げた新項目です(図表5)。外来がん化学療法も同様にさらなる体制の強化が必要とされます。
(図表5)悪性腫瘍の治療における安心・安全な外来化学療法の評価の新設

出典:厚生労働省 令和4年度診療報酬改定の概要-全体版(一部抜粋、編集)