【かかりつけ医機能報告制度】
かかりつけ医機能報告制度は、2023年5月の「全世代対応型の持続可能な社会保障制度を構築するための健康保険法等の一部を改正する法律(令和5年法律第31号)(以下、健康保険法の一部改正)」の成立に伴い創設され、2025年4月に施行されます。2024年10月には、厚生労働省がかかりつけ医機能報告制度に関する自治体向け説明会の資料を公表しました。ただ、かかりつけ医機能報告制度は、「かかりつけ医」を冠する名称により関係者間で誤解を招く場合があるようです。今回はかかりつけ医機能報告制度について確認します。
※記載内容はあくまで案であり、今後かかりつけ医機能報告制度の内容が変更になる可能性もございますことご了承ください。
かかりつけ医、かかりつけ医機能とは
かかりつけ医の定義と機能は以下となっています。
<かかりつけ医の定義>
なんでも相談できる上、最新の医療情報を熟知して、必要なときには専門医、専門医療機関を紹介でき、身近で頼りになる地域医療、保健、福祉を担う総合的な能力を有する医師
<かかりつけ医機能>
・かかりつけ医は、日常行う診療においては、患者の生活背景を把握し、適切な診療及び保健指導を行い、自己の専門性を超えて診療や指導を行えない場合には、地域の医師、医療機関等と協力して解決策を提供する
・かかりつけ医は、自己の診療時間外も患者にとって最善の医療が継続されるよう、地域の医師、医療機関等と必要な情報を共有し、お互いに協力して休日や夜間も患者に対応できる体制を構築する
・かかりつけ医は、日常行う診療のほかに、地域住民との信頼関係を構築し、健康相談、健診・がん検診、母子保健、学校保健、産業保健、地域保健等の地域における医療を取り巻く社会的活動、行政活動に積極的に参加するとともに保健・介護・福祉関係者との連携を行う。また、地域の高齢者が少しでも長く地域で生活できるよう在宅医療を推進する
・患者や家族に対して、医療に関する適切かつ分かりやすい情報の提供を行う
出典:「医療提供体制のあり方」日本医師会・四病院団体協議会合同提言(2013年8月8日)
かかりつけ医機能は、医師が「かかりつけ医」として発揮する医師単独の機能ではなく、「病院や診療所の機能」を指すと、日本病院会は以前より提言してきました。また、2023年の健康保険法の一部改正では、かかりつけ医機能が改めて位置づけられ、「医療機関の機能」として、「身近な地域における日常的な診療、疾病の予防のための措置その他の医療の提供を行う機能」と定義されました。
かかりつけ医機能報告制度とは
2023年の健康保険法の一部改正では、かかりつけ医機能が発揮される制度整備として、①医療機能情報提供制度の刷新(2024年4月施行)、②かかりつけ医機能報告制度の創設(2025年4月施行)、③慢性疾患患者等に対する書面交付等・説明の努力義務化(2025年4月施行)-が設定されました。
②のかかりつけ医機能報告制度では、(1)慢性疾患を有する高齢者等を地域で支えるために必要なかかりつけ医機能について、医療機関から都道府県知事に報告、(2)都道府県知事は、報告した医療機関がかかりつけ医機能の確保に係る体制を有することを確認し、外来医療に関する地域の関係者との協議の場に報告するとともに公表、(3)都道府県知事は、外来医療に関する地域の協議の場において、地域でかかりつけ医機能を確保するために必要な具体的方策を検討し、結果を取りまとめて公表-を行います。
かかりつけ医機能報告制度の設立趣旨
かかりつけ医機能については、これまで医療機能情報提供制度や診療報酬における評価(機能強化加算、地域包括診療料・加算等)を中心に取り組まれてきました。一方で、医療計画等の医療提供体制に関する取り組みはこれまで行われていません。
今後、複数の慢性疾患や医療と介護の複合ニーズを有することが多い高齢者の更なる増加、生産年齢人口の急減が見込まれる中、地域によって大きく異なる人口構造の変化に対応して、「治す医療」から「治し、支える医療」を実現していくためには、これまでの地域医療構想や地域包括ケアの取り組みに加え、かかりつけ医機能が発揮される制度整備を進める必要があるとしています。
かかりつけ医機能報告制度の報告内容
かかりつけ医機能報告制度は、「1号機能」と「2号機能」から構成されており(図表1)、特定機能病院と歯科医療機関を除く全ての病院・診療所が対象です。
1号機能は、「継続的な医療を要する者に対する発生頻度が高い疾患に係る診療、その他の日常的な診療を総合的かつ継続的に行う機能」です。1号機能に係る報告事項がいずれも「可」の場合は、「1号機能を有する医療機関」として2号機能の報告を行います。
2号機能では、①通常の診療時間外の診療、②入退院時の支援、③在宅医療の提供、④介護サービス等と連携した医療提供-を報告します。
当初の案では1号機能において「研修修了者や総合診療専門医」の要件化も示されていましたが、報告の間口を狭めることへの懸念から見送り。「有無」を報告することになりましたが、これら報告事項については健康保険法の一部改正施行後5年を目途に、研修充実の状況や制度状況等を踏まえ、改めて検討する予定です。
(図表1)報告を求めるかかりつけ医機能

出典:厚生労働省 かかりつけ医機能報告制度に係る第1回自治体向け説明会(2024年10月18日)(一部抜粋、改変)
報告時期と仕組み、今後のスケジュール
かかりつけ医機能の報告時期は、毎年1~3月(年1回報告)。この報告業務に関しては医療機能情報提供制度と同時期に実施し、業務スキームについても同様のものにするとしています。また、医療機関が報告する仕組みは、医療機関等情報支援システム(G-MIS※1)を活用して報告対象機関からの報告業務を実施することが予定されています。
厚生労働省によると今後のスケジュールは、▽2025年3月:厚生労働省がガイドラインと取り組み事例集を作成・提示、▽2025年11月頃:医療機関に報告を依頼、▽2026年1~3月:医療機関からの報告受付期間(医療機能情報提供制度の定期報告と一緒にG-MISに入力)、▽2026年4月以降:地域における協議を開始-となる見通しです。この間、都道府県はかかりつけ医機能報告の準備・運用に加え、2026年度から始まる地域での協議に向けた準備を進める必要があります。
※1 医療機関等情報支援システム(G-MIS):Gathering Medical Information Systemの略。全国の医療機関(約38,000)から、病院の稼働状況、病床や医療スタッフの状況、受診者数、検査数、医療機器(人工呼吸器等)や医療資材(マスクや防護服等)の確保状況等を一元的に把握・支援している
これまでかかりつけ医機能として評価されてきた診療報酬の施設基準要件(時間外体制、入退院支援、在宅医療、介護連携等)は、かかりつけ医機能報告制度においても引き継がれました。さらに、かかりつけ医機能が発揮されるための基礎整備として、医師の教育や研修の充実(かかりつけ医機能の確保に向けた研修体制の構築や、医師が学べるE-learningシステムの構築等)だけでなく、政府が進める医療DXによる情報共有基盤の整備として、「全国医療情報プラットフォーム」の活用や、好事例の周知を行うとしています。
今後、患者は都道府県が公開するWEBサイト等において、これらの情報をもとに、自分に合った「かかりつけ医である医療機関」を選ぶことになります。
Topics
【受療行動調査】
厚生労働省が2024年9月に「令和5年(2023年)受療行動調査」を公表しました(調査は3年毎に実施/有効回答数:全国の一般病院489施設の外来・入院患者約10万4,000人)。
受診時、インターネット等で医療機関情報の入手は約半数に
「普段医療機関にかかる時の情報の入手先」では、「情報を入手している」外来患者は80.7% 、「特に情報は入手していない」は16.3% 。「情報を入手している」外来患者について、情報の入手先別にみると、「家族・友人・知人の口コミ」が最も高く68.4%、次いで、「医療機関が発信するインターネットの情報」が28.8%、「医療機関・行政機関以外が発信するインターネットの情報(SNS、電子掲示板、ブログの情報を含む)」が18.1 % 。インターネット等での情報収集※2は46.9 % と約半数を占めました。前回(2020年)調査時の同項目は39.2%で、7.7%上昇しました(図表2)。
※2 行政機関が発信するインターネットの情報は除く
(図表2)普段医療機関にかかる時の情報の入手先(外来/複数回答)
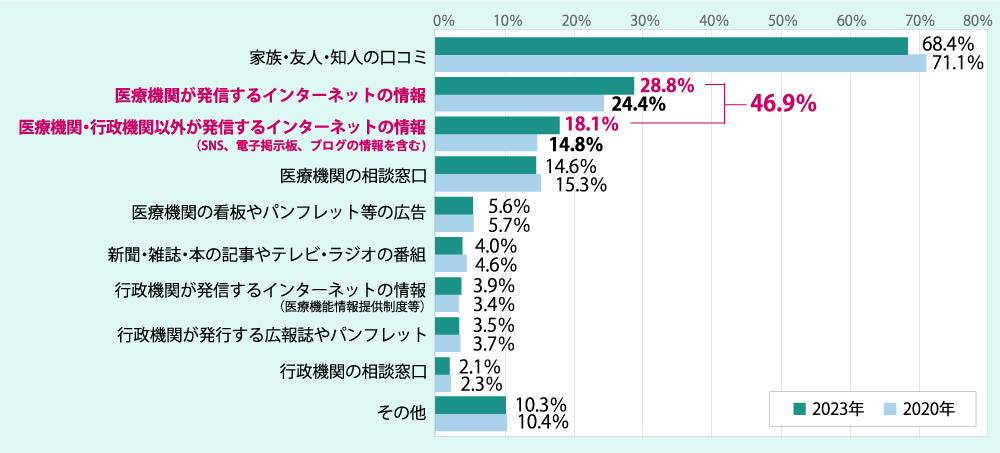
出典:厚生労働省 2020年、2023年受療行動調査(概数)の概況(一部抜粋、改変)
外来患者を対象とした「最初に受診した場所」では、「最初から今日来院した病院を受診」が51.4% と最も多く、次いで、「最初は他の病院を受診」が27.6% 、「最初は診療所・クリニック・医院を受診」が18.8% となっています。特定機能病院や大病院の外来患者の最初の受診場所が診療所等だった患者の割合は約3割となり、前回調査時よりも上昇しました。
自宅療養の際は、必要な用具や指導を
入院患者に対しての「退院の許可が出た場合の自宅療養の見通し」では、「自宅で療養できる」は63.1% 、「自宅で療養できない」は19.4% 。「自宅で療養できない」と回答した入院患者について、自宅療養を可能にする条件をみると、「入浴や食事等の介護が受けられるサービス」が40.6% と最も高く、次いで、「家族の協力」が35.2% 、「療養に必要な用具( 車いす、ベッド等)」が28.7%、「療養のための指導( 服薬・リハビリ指導等)」が25.7% となっており、自宅療養時のフォロー体制の強化が重要なことが浮き彫りとなりました。
(編集:株式会社日本経営)
※本稿は2024年12月4日時点の情報に基づき作成いたしました。
内容に関する一切の責任は株式会社日本経営に帰属します。また、いかなる部分も一切の権利は株式会社日本経営に所属しており、電子的又は機械的な方法を問わず、いかなる目的であれ無断で複製又は転送等はできません。使用するデータ及び表現等の欠落、誤謬等につきましてはその責めを負いかねます。なお、内容につきましては、一般的な法律・税務上の取扱いを記載しており、具体的な対策の立案・実行は税理士・弁護士等の方々と十分ご相談の上、ご自身の責任においてご判断ください。







