【在宅医療】高齢者施設への訪問診療が多い医療機関などへの対応が課題に
2040年に向けて需要増大が予想される在宅医療は、2024年度からの第8次医療計画において、▽「在宅医療において積極的役割を担う医療機関(以下、積極的医療機関)」及び「在宅医療に必要な連携を担う拠点(以下、連携拠点)」を医療計画に位置付け、適切な在宅医療の圏域を設定すること。▽積極的医療機関として在宅療養支援診療所(以下、在支診)、在宅療養支援病院(以下、在支病)などを位置付けること。▽積極的医療機関と連携拠点を圏域内に少なくとも1か所は設定すること。―などが盛り込まれます(図表1)。
(図表1)在宅医療の体制
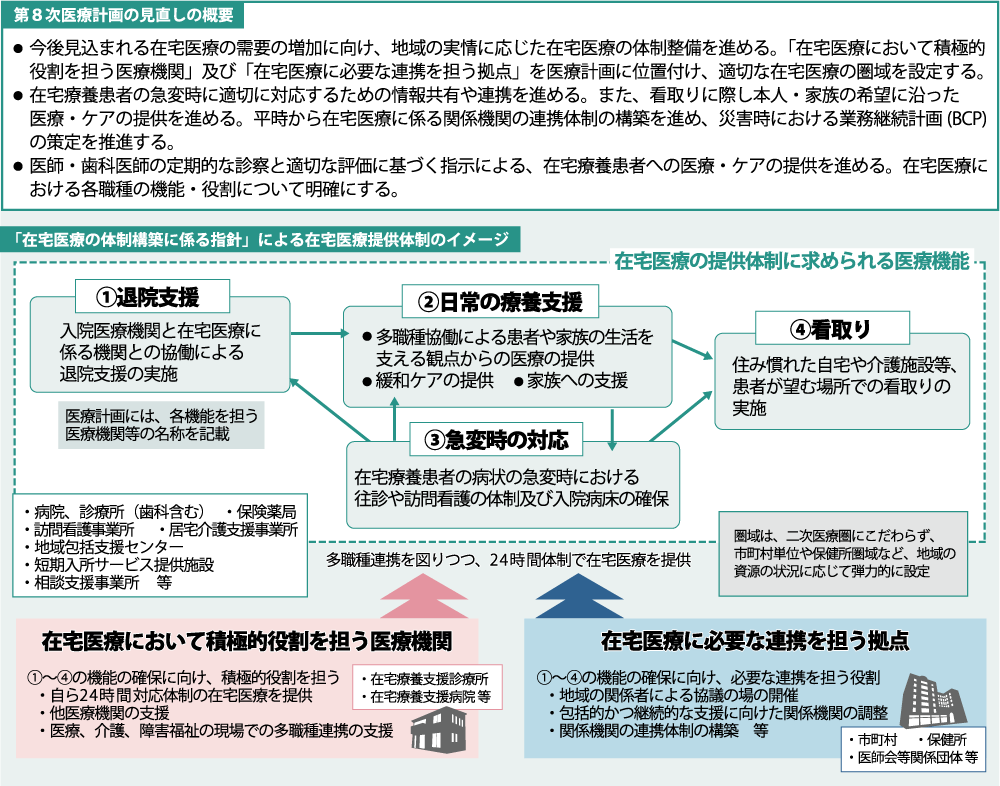
出典:厚生労働省 中央社会保険医療協議会 総会(第557回)総-2 (一部抜粋、改変)
増大する需要に対応するには、在支診や在支病などのみでは難しく、より多くの医療機関がそれらと連携し、可能な範囲で在宅医療対応を行うことが求められます。前回の2022年度改定でも「質と量の双方の拡充」を意識した在宅医療を評価する診療報酬の見直しが実施されました。また2024年度改定の一巡目の審議においても「在宅医療について質と量の双方の拡充」を引き続き進めていく方針が確認されました。
10月上旬、中央社会保険医療協議会(以下、中医協)総会(以下、総会)では、改定に関する議論が二巡目に入り、初回は在宅医療がテーマとなりました。総会では、(1)患者の特性に応じた訪問診療の提供、(2)往診、(3)在宅医療における24時間の医療提供体制の確保―などについて厚生労働省が提示したデータ、課題や論点をもとに審議が行われました。
「包括的支援加算」と「頻回訪問加算」の実態が明らかに
(1)に対してデータによると、▽「包括的支援加算」では、要介護度及び日常生活自立度などに応じたきめ細やかな評価をしているが、在宅医療を行っている患者の診療時間は要介護度や日常生活自立度が高ければ高いほど診療時間が長い。また、要介護度4・5が看取りに関連する因子であるとの報告もある。▽「頻回訪問加算」を算定している患者のうち悪性腫瘍以外の患者では、加算を長期間算定し続けている傾向がある。▽訪問診療の患者における診療時間は1か月当たりの訪問回数が多いほど長くなる。一方、単一建物で診療患者数が多くなると、訪問回数が多い場合も診療時間が短くなる傾向にある(図表2)。▽医師1人当たりの「在宅患者訪問診療料」の算定回数が多いほど、高齢者施設などの患者に訪問診療を提供している割合が高い。▽「在宅患者訪問診療料」の算定回数が多く、訪問診療の頻度が月平均で4回を超える医療機関は、それ以外の医療機関と比べて「ターミナルケア加算」の算定回数が少ない。また「施設入居時医学総合管理料」の算定割合が8割を超える医療機関は「往診料」の算定回数も少ない。―などが示されました。
(図表2)訪問先建物の患者数・1か月間の訪問診療回数別 訪問診療患者数及び平均診療時間
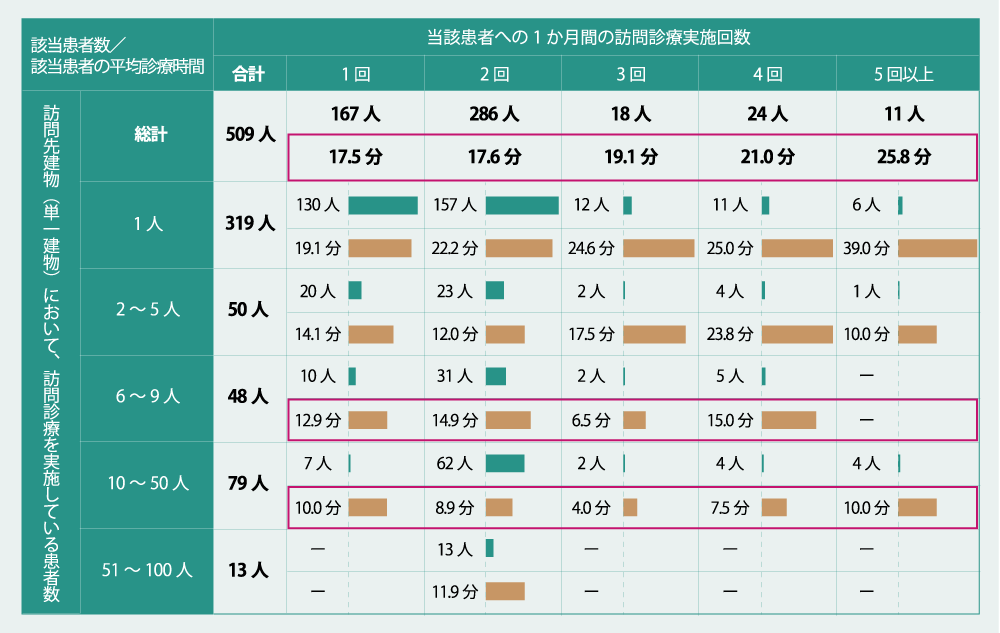
出典:厚生労働省 中央社会保険医療協議会 総会(第557回)総-2 (一部抜粋、改変)
また、(2)では、本来24時間の往診体制などを有していることを評価する在支診や在支病において、訪問診療をほとんど行っていないにもかかわらず、「往診料」の算定回数が月100回以上の医療機関が存在し(図表3)、これらの医療機関では「夜間・休日・深夜往診加算」の算定が多いことも明らかになりました。
(図表3) 医療機関ごとの1か月間の往診料 算定回数
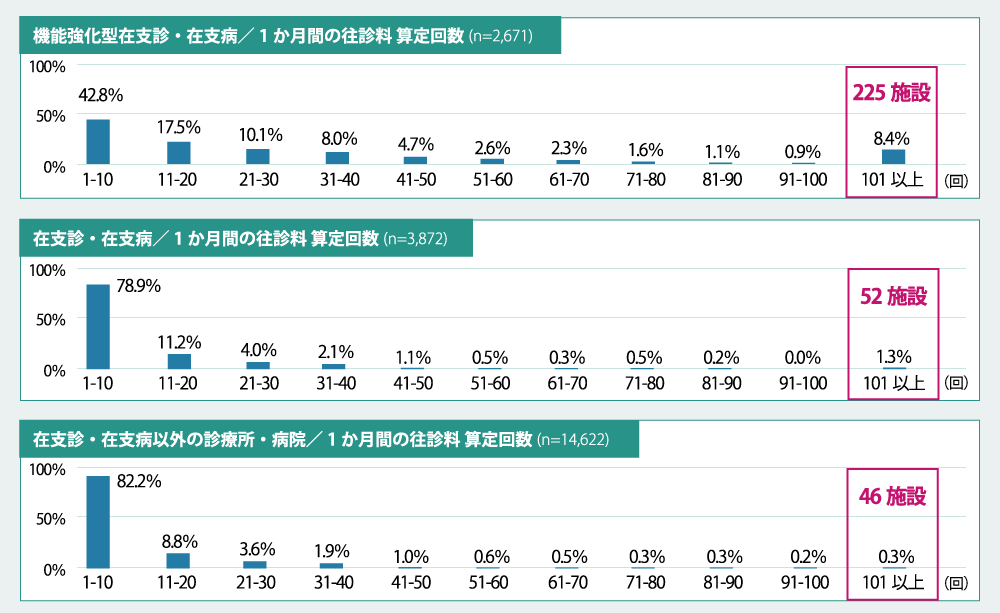
出典:厚生労働省 中央社会保険医療協議会 総会(第557回)総-2 (一部抜粋、改変)
周囲に連携可能な医療機関がなく算定できないケ―スも
(3)においては、▽在支診や在支病ではない医療機関が届出を行わない理由として、「24時間の往診担当医の確保が困難」が最も多い。▽「在宅療養移行加算(在支診以外の在宅医療を提供する診療所の評価/2022年度改定で継続診療加算から改組)」の算定回数が低水準である理由として周囲に在宅医療を提供する医療機関がなく、24時間の往診体制を確保する術がない。▽在支診・在支病以外が訪問診療を多く提供している地域もある。―などが示されました。
参加した委員からは(1)について、「施設への訪問診療が多く、看取り対応が少ない医療機関や、訪問診療の実績がないのに『往診料』の算定が多い医療機関について、診療報酬上の評価を適正化するべき」という意見の一方で、「地域の実情や患者の状態は様々であり、施設への訪問診療回数や訪問診療の実績の有無などだけで、一律に評価を定めることに異議がある」との意見があがりました。
24時間体制の確保には、「安易に在支診・在支病の要件緩和で対応していくことには賛成しかねる」、「『在宅療養移行加算』においては、(24時間体制の確保にあたってハードルが高く)連携する医療機関側に診療報酬上のメリットがないことが課題」などの認識が示され、地域の実情を踏まえた在宅医療提供体制の整備と、診療報酬面での支えが重要であることが伺えます。
「『包括的支援加算』と『頻回訪問加算』について対象患者の重点化が必要」との意見もあり、患者の状態に応じた適正化を視野に入れた在宅医療の評価のあり方を検討するよう、論点として総会に提案しています。
訪問看護ステーションにオン資導入を義務化
10月中旬の総会で、訪問看護ステーションに対して、オンライン資格確認を導入し、2024年秋の保険証廃止時期に合わせて義務化する方針が決まりました。スマートフォンなどを利用した居宅同意取得型(医療従事者が持参したモバイル端末で資格確認や薬剤情報などの提供に関する同意を取得する)の仕組みが活用されます。小規模な事業所が多い、短期間でシステム導入しなければならないなどにより、財政的・技術的な支援とともに、医療機関・保険薬局のオンライン資格確認の義務化同様、やむを得ない事情がある場合は期限付きの経過措置が設けられることとなっています。ただし経過措置の対象事業者は、事前に届出を行わなければならないなど、十分な注意が必要です。
【オンライン診療】対面診療5割未満の医療機関 再診の4割が「不眠症」
2022年度改定より初診からのオンライン診療が解禁となりました。オンライン診療の適切な実施に関する指針では、▽患者の急病急変時に適切に対応するため、患者が速やかにアクセスできる医療機関において直接の対面診療を行える体制を整えておく。▽初診の場合は麻薬や向精神薬の処方は行わない。―などが最低限遵守する事項とされています。
厚生労働省は、6月の中医協の入院・外来医療等の調査・評価分科会にオンライン診療に関する集計結果を提示。オンラインの診療件数のうち、患者の所在が医療機関と異なる市町村などの割合が97.5%を超える医療機関が、診療件数10件以上で43施設(4.8%)、100件以上で7施設(3.4%)あり、診療する大半の患者が異なる市町村などに所在する医療機関があることがわかりました。
また、オンラインの初診料、再診料、外来診療料を算定した計1,628医療機関のうち、オンライン診療が全診療の5割を超える医療機関は7施設(0.4%)。この7施設が初診料を算定した傷病名で最も多かったのはCOVID-19(全算定807回の37.9%)、次いで咽頭炎(33.2%)、不眠症(20.4%)でした。一方、再診料・外来診療料では、不眠症が全算定(計973回)の39.7%で最多となりました(図表4)。オンライン診療の傷病名の上位に「不眠症」がある点については、9月中旬の中間とりまとめにおいても、オンライン診療が一部の医療機関で歪んだかたちで実施されている可能性があるとの指摘や、不眠症を主傷病とする患者に、初診から向精神薬が処方されている実態も明らかとなりました。
これらを受けて11月初旬の総会では委員が、「オンライン診療医療機関と患者宅との距離などを尺度にした分析ができないか」、「以前オンライン診療の実施要件から削除された時間(対象を概ね30分以内に通院・訪問できる患者に限定する時間・距離要件)と割合(オンライン診療の実施を再診全体の1割以内に制限する上限規定)の有用性が再確認された」などと発言。また、「不適切な診療が増えればオンライン診療の普及にブレーキをかけるばかりか、取り返しのつかない事態が生じかねない」と危機感を示し、「有効性・安全性を確保し、安心感・信頼感を高めることが必要」との意見があがりました。また「初診から向精神薬、特に依存性の高い医薬品が処方されないよう適切な指導が必要」と提案されました。
そのほか、▽睡眠時無呼吸症候群に対する持続陽圧呼吸療法(CPAP)のオンライン診療での評価。▽へき地で患者のそばに看護師がいる形態(D to P with N)でのオンライン診療推進を診療報酬で後押し。▽遠隔連携診療料の対象患者を広げる。―などは大筋で合意されています。
(図表4)情報通信機器を用いた診療に係る傷病名(対面診療の割合5割未満) 2022年5月診療実績・上位のみ抜粋
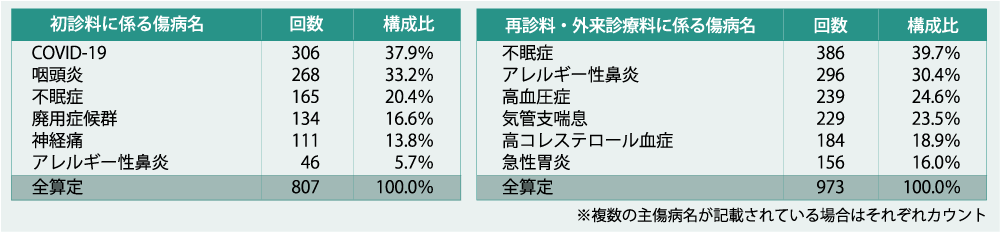
出典:厚生労働省 中央社会保険医療協議会 総会(第562回)総-4 (一部抜粋、改変)
2040年の訪問診療における推計患者数は2020年と比較して1.5倍と予測されています。また、オンライン診療の2023年7月の届出数は約8,500医療機関となりました。さらなる拡大が進む中、2024年度診療報酬改定では、適切な形での実施と普及を進めるよう検討することが求められています。
(編集:株式会社日本経営)
※本稿は2023年11年15日時点の情報に基づき作成いたしました。
内容に関する一切の責任は株式会社日本経営に帰属します。また、いかなる部分も一切の権利は株式会社日本経営に所属しており、電子的又は機械的な方法を問わず、いかなる目的であれ無断で複製又は転送等はできません。使用するデータ及び表現等の欠落、誤謬等につきましてはその責めを負いかねます。なお、内容につきましては、一般的な法律・税務上の取扱いを記載しており、具体的な対策の立案・実行は税理士・弁護士等の方々と十分ご相談の上、ご自身の責任においてご判断ください。









