骨太の方針2021から読み解く3つのキーワード
団塊の世代が90歳を迎える2040年に向けて取組む社会作りを目指し、毎年6月に骨太の方針が閣議決定され、各省庁がこの1年間でどういった取組を行うのかを明らかにしています。医療介護については、大きく3つのキーワードがあるといえるでしょう。
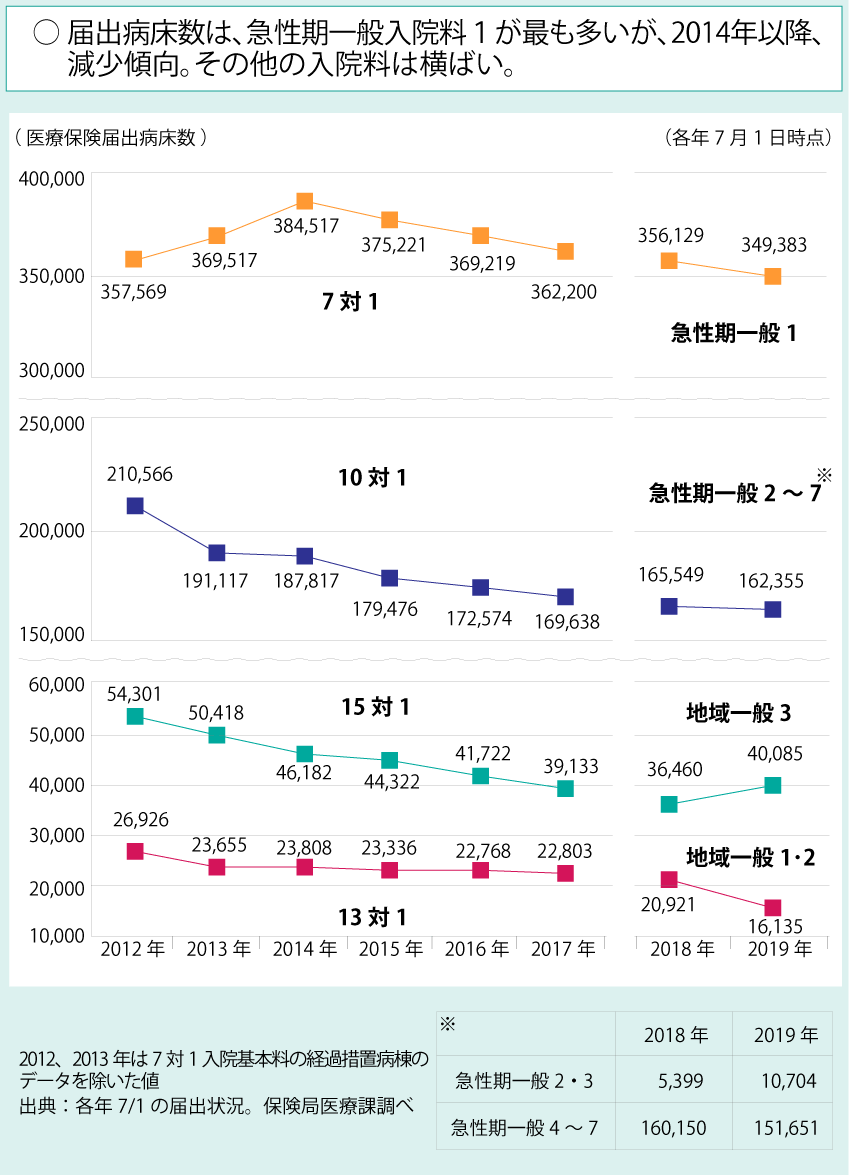
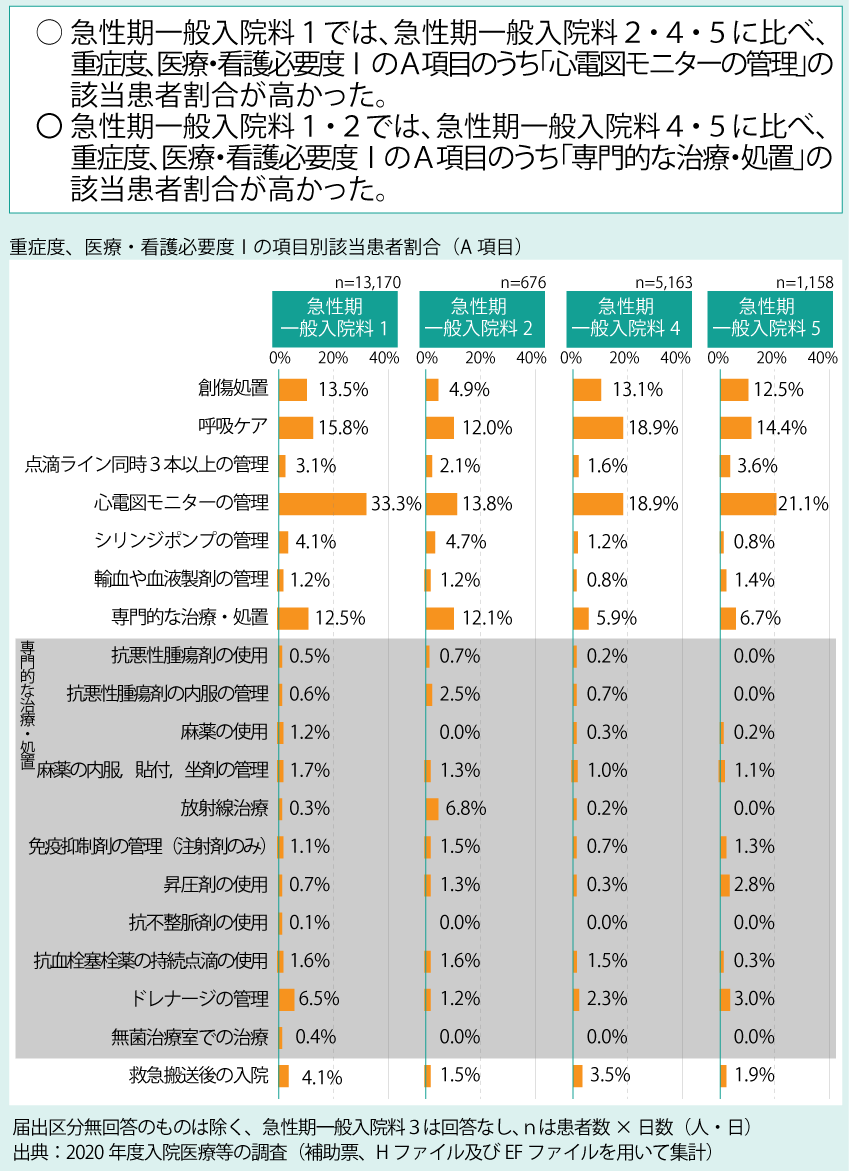
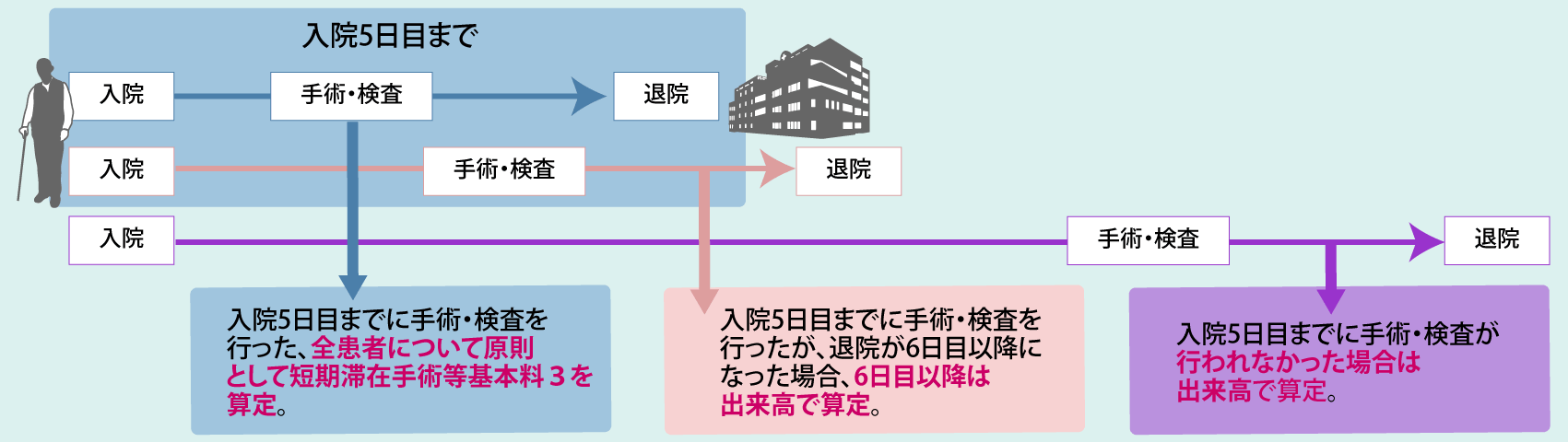
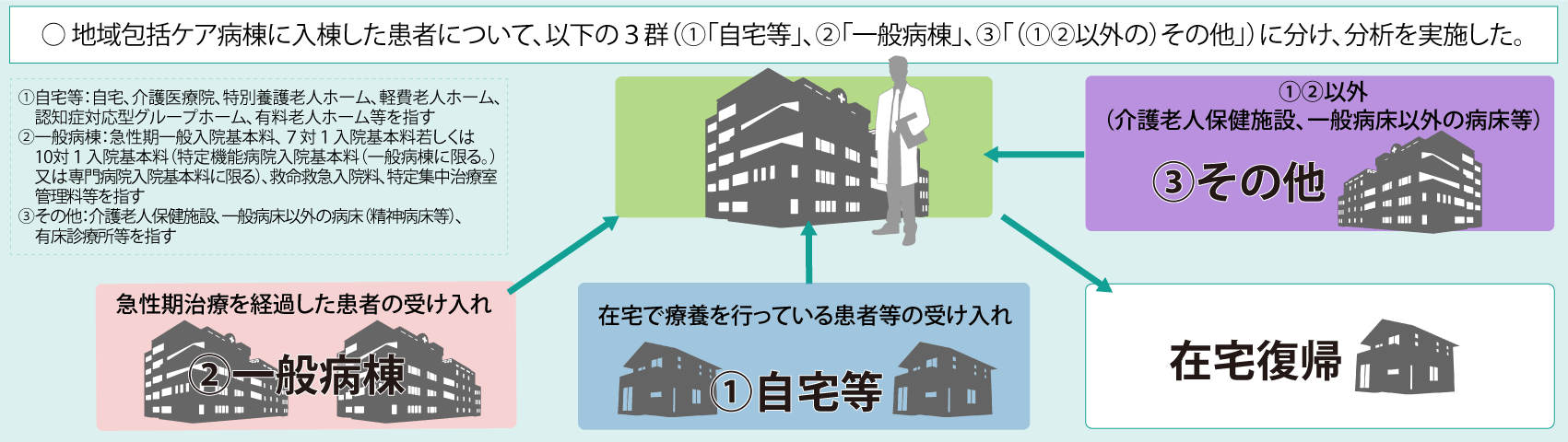
1つ目が「集約・強化・連携」です。地域医療構想のさらなる推進もさることながら、DPC/PDPSの見直しをはじめとする急性期入院医療の在り方の再検討と働き方改革がそれに該当します。
そして、2つ目が「かかりつけ医機能の強化」です。COVID-19感染拡大を契機にして、オンライン診療が拡大・拡充。ただそれは特例措置によるものです。今後もオンライン診療を推進していくにあたっては、かかりつけ医の定義を明確にしたうえでの安全な運用などが必要とされます。
そこで、2021年11月にも新たに見直されるオンライン診療の指針と合わせて、診療報酬改定においてもその要件、評価を見直すことになる見通しですが、ここで重要なのが「そもそもかかりつけ医とはどういう医師なのか」ということです。本格的少子高齢社会に突入していくにあたっては、医療機関の負担軽減の観点もさることながら、患者本人の負担軽減も考慮して、患者の自宅や入所する施設も、オンライン診療や訪問診療等で診療の現場になることを考慮していかなければなりません。
そうした時に中心となるのがかかりつけ医ですが、その定義をどのように考え、診療報酬で要件化・評価していくのか。次回改定での注目すべき点の一つだといえます。合わせて、診療の現場が患者宅になることを考えると、保険薬局の在り方も変わってくることになります。2015年に策定された「患者のための薬局ビジョン」では、2035年は「全ての保険薬局の立地を門前から地域へ」、その準備として2025年には「全ての保険薬局をかかりつけ薬局へ」と明記され、調剤報酬改定や昨年より施行されている改正薬機法でそのゴールに向けた環境整備が進んでいます。
また、2020年度改定では、外来栄養食事指導料2が新設され、栄養ケア・ステーションや近隣の医療機関から管理栄養士に当該施設で栄養指導をしてもらうことで評価されるようにもなりました。まだ定義が明確ではない「かかりつけ医」ではありますが、かかりつけ医には地域の医療機関だけではなく、地域の医療従事者のコーディネーションも求められるといえるでしょう。
最後の3つ目が「バイオシミラーを含む後発医薬品の使用促進」です。患者の負担軽減による治療の継続性を高める事もさることながら、画期的な新薬の高額な薬価のための財源確保の意味もあります。2023年度末までに全都道府県で「数量ベース80%以上」という新たな目標値が設定されたことで、次回改定においてもさらなる後発医薬品の使用促進策に期待が集まります。またさらに、2020年度改定で新設されたバイオ後続品導入初期加算の評価の見直しや対象拡大、フォーミュラリに対する評価の検討にも注目が集まります。
骨太の方針2021の閣議決定から、本格的な診療報酬改定の議論がスタート。そして9月中旬には中間とりまとめが行われ、10月下旬から各論の議論が始まっています。ここから先は、中間とりまとめの内容をもとに、考えられる次回改定の内容について読み解いていきましょう。