PDFで見る(12.6MB)PDF
本改定のポイント
- 高度薬学管理を担う視点で、「かかりつけ」に加えて「薬学管理料」を重点評価
- 薬剤服用歴管理指導料は、再来局期間を3ヵ月以内に短縮
- 「対人業務」への取り組みを重点評価した「薬剤服用歴管理指導料の3つの加算」
- かかりつけ薬局のプライバシー強化と「残薬への対応」
- 2種類のオンライン服薬指導が新設、報酬点数は低く普及に課題
2020年度診療報酬改定(以下、本改定)の内容が3月5日に告示されました。本改定の調剤報酬において特徴的だったのは「対物業務から対人業務への転換」に向けて、「抗がん剤投与の患者に対する副作用対策の説明や、支持療法に係る薬についての服薬指導」等の保険薬局の「高度薬学管理機能」を重視した新機軸が登場したことではないでしょうか。又、「喘息患者等への吸入指導」「簡易懸濁法を開始する患者への服薬上の支援」「糖尿病治療薬への適切な指導」等が、調剤報酬で評価されたのも画期的です。保険薬局では「高度薬学管理機能」が本格的に求められる時代を迎えており、今後もこの流れは更に加速するでしょう。
新コンセプトの「特定薬剤管理指導加算2」は、本改定の「目玉」
「薬剤服用歴管理指導料」は「対人業務の評価の充実」という観点から、「患者の薬剤服用歴が経時的に管理できる“お薬手帳”等により、薬剤服用歴及び服薬中の医薬品等について確認すると共に、薬剤服用歴の記録に基づいて、処方された薬剤の基本的な説明、必要な指導、薬剤服用歴の記録等を評価した」項目で、薬局薬剤師の継続的な対人業務への取り組みにより算定が可能な調剤報酬です。厚生労働省(以下、厚労省)は薬剤服用歴管理指導料 算定薬局を「対人業務推進の一翼」として位置づけ、2025年の地域包括ケアシステム構築達成に向けて、かかりつけ薬剤師普及のキーとなるかかりつけ薬剤師指導料・包括管理料 算定薬局とを、“推進の両輪”として、多くの保険薬局による届出を期待しているのは間違いありません。
本改定で特徴的なのは、「対物業務から対人業務への構造転換」を図るべく、薬剤服用歴管理指導料に対して重点的に新機軸が導入されたことです。特に「同一薬局の利用推進」を進める観点から、薬剤服用歴管理指導料の点数が低くなる規定について「薬局に再来局する期間」を2018年度の「原則6か月以内」から「原則3か月以内」に短縮。再来局期間を3か月間短縮したことで、厚労省は患者が同一薬局を利用するインセンティブに繋げようとの考えです。加えて“お薬手帳持参なし”も含めて、これら減算規定を2018年度の調剤基本料1 算定薬局以外にも拡大する方針です。
その他、薬剤服用歴管理指導料に係るトピックとしては「がん患者に対する薬局での薬学的管理等を評価」した「薬剤服用歴管理指導料 特定薬剤管理指導加算2(100点)」の新設です。「保険医療機関が実施する抗悪性腫瘍剤の化学療法に係る研修会に当該保険薬局に勤務する常勤の保険薬剤師が年1回以上参加する」等、かなりハードルの高い施設基準が設定されています。どの保険薬局でも算定可能な項目ではありませんが、過去にはなかったコンセプトの新設項目という意味では、本改定の「目玉」の一つと言えそうです。
現状、薬剤服用歴管理指導料 特定薬剤管理指導加算2の算定要件には入っていませんが、厚労省は日本臨床腫瘍薬学会認定の「外来がん治療認定薬剤師」、日本緩和医療薬学会認定の「緩和薬物療法認定薬剤師」等の高度薬学管理機能に対応する専門的資格を有する薬剤師の参画を想定しているようにも見えます。これらの資格を有する薬剤師が現状少ないことから、「5年以上勤務経験」「麻薬小売業免許の取得」「指導可能な体制の整備」等の緩和された施設基準の設定に留まっていますが、近い将来、認定薬剤師の養成が進みマンパワーが充足すれば、調剤報酬要件と連動する可能性も否定できません。大手調剤薬局グループの中には、薬剤師にこれらの認定資格を取得させる企業も散見されます。国の動向を見据えての対応と言えるでしょう。
薬局における対人業務の評価の充実
在宅患者緊急訪問薬剤管理指導料を2段階に再編
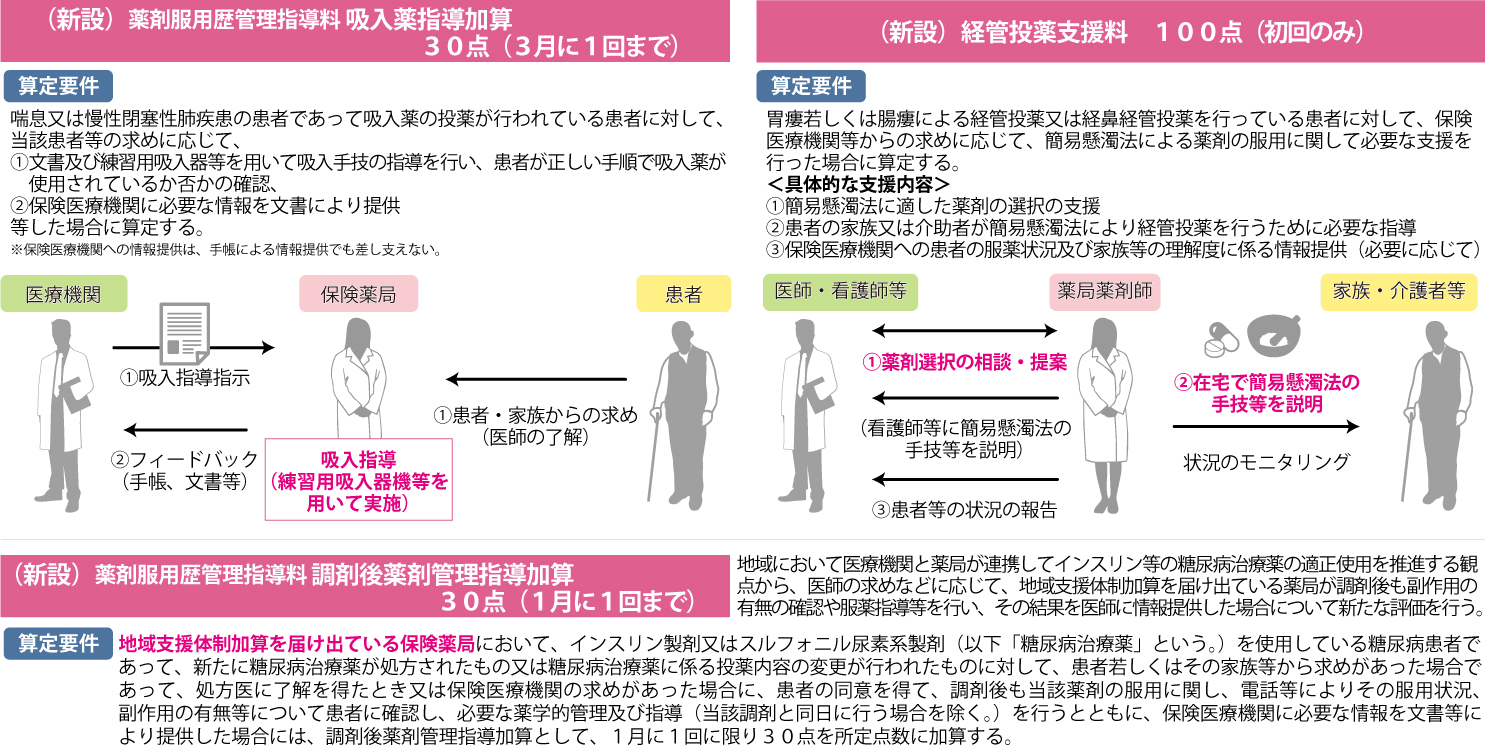
2019年の中医協で「経済評価を導入すべき」と議論された対人業務への取り組みを評価した新設項目では、①「吸入薬指導加算(30点・3月に1回)」。「患者の同意を得た上で、文書及び練習用吸入器等を用いて、必要な薬学的管理・指導」を行い、「医療機関に必要な情報を提供した」場合、3月に1回に限り算定可能。この他、②「調剤後薬剤管理指導加算(30点・月1回)」。「糖尿病治療薬の新たな処方又は、同治療薬の変更が行われた」場合、「患者の同意を得て処方医の了承や医療機関の求めに応じて、必要な薬学的管理・指導」を行い、「医療機関に必要な情報を文書提供」すれば、月1回に限り算定可能。③「経管投薬支援料(100点・初回のみ)」。「胃瘻若しくは腸瘻による経管投薬又は経鼻経管投薬を行っている患者」に「患者・家族の求めに応じて、処方医の了承・医療機関から求めにより、簡易懸濁法による薬剤服用の支援を行った」場合の評価で初回に限り算定可能です。②と①③との違いは、「地域支援体制加算」届出薬局であること。それは同時に、かかりつけ薬剤師指導料等を算定していることが条件になります。(図1参照)
図1 薬局における対人業務の評価の充実
(出典:「令和2年度診療報酬改定の概要 資料」「個別改定項目について 」より一部抜粋・編集)
③経管投薬支援料とも関連するポイントとしては、「在宅患者緊急訪問薬剤管理指導料(2018年度:500点)」が1(500点)と2(200点)に再編。算定対象患者が「原疾患の急変時等に限定」されていたことから、中医協の議論では要件緩和を求める声が表出していました。仮に薬剤師が原疾患で患者宅に緊急訪問し、それ以外の疾患に関する薬剤管理指導を行ったとしても、点数が低い「薬剤服用歴管理指導料」しか算定出来ないという不都合も生じていました。在宅患者緊急訪問薬剤管理指導料1は2018年度と同様の施設基準・報酬点数を維持し、急変時には当該患者の原疾患以外にも柔軟に対応が出来るように在宅患者緊急訪問薬剤管理指導料2を新設。「1と2を合わせて月4回に限り算定」と要件があるように、緊急時の在宅患者の状態に合わせて1か2かを選択可能で、算定対象患者の裾野を広げることに繋がります。尚、「経管投薬が行われている在宅患者が簡易懸濁法を開始する場合の薬局による支援」に対しては、「経管投薬支援料」で別途評価されます。
2015年10月の「患者のための薬局ビジョン」策定以降、厚労省は対人業務へのシフトを進めてきましたが、対人業務を評価する薬学管理料が技術料全体に占める割合は、微増傾向にはあるものの未だ20.8%(2018年度)止まりです。一方、調剤料は約44.3%(同年度)、調剤基本料も27.6%(同年度)を占めています。厚労省は今後、調剤医療費全体を縮小しながら調剤基本料や調剤料を削減する一方、薬学管理料等の拡充を強化していくでしょう。
例えば本改定では、内服薬の調剤料についての評価が見直されていますが、2018年度では「14日分以下」の場合、「7日以下(5点)」と「8日以上(4点)」に分けて1日分の点数設定だったものが、本改定から「7日分以下(28点)」「8日分以上14日分以下(55点)」と定額化。既に定額化の「15日分以上21日分以下(67点→64点)」「22日分以上30日分以下(78点→77点)」と引き下げ。「31日以上(86点→86点)」のみ、86点と点数は“据え置き”です。数日分の処方が多い保険薬局等を除くと、減収になる保険薬局も少なくないと想定されます。対人業務強化の視点から総括すると、高度薬学管理機能を担う「保険薬局の質」が本格的に問われる時代が到来したとも言えるでしょう。
かかりつけ薬剤師指導料は残薬管理等の情報提供を
~要件追加
「かかりつけ薬剤師指導料・同包括管理料」に一部、見直しが行われました。「かかりつけ薬剤師指導料」は(73点→76点)に、「かかりつけ薬剤師包括管理料」は(281点→291点)に各々アップ。かかりつけ薬局を更に普及させたい国の方針を踏まえたもので、アップ率の高低については評価が分かれるものの、この引き上げは皆さんにとっても想定の範囲内だったのではないでしょうか。施設基準へ新たに追加されたのは「(中略)パーテーション等で区切られた独立したカウンターの設置等、プライバシーに配慮している」こと(同様の施設基準が「薬剤服用歴管理指導料 特定薬剤管理指導加算2」にも要件化)。更に、残薬への対応を強化すべく“お薬手帳”による医療機関への情報提供を推進する規定が追加されています。この追加規定は、薬剤服用歴管理指導料の算定要件として追加された「患者の残薬が一定程度、認められると判断された場合、患者の意向を確認した上で、患者の残薬の状況及びその理由を患者の“お薬手帳”へ簡潔に記載し、処方医に対し情報提供するように努める」ことを引用しています。従来の薬剤服用歴管理指導料の要件では、「処方医に対して連絡、投与日数等の確認等」のみに留まり、情報提供まで要求されませんでした。情報提供等においては患者の残薬状況や理由等もお薬手帳への記載が求められ、薬剤師にとっては煩雑な事務作業が発生すると予想されます。この2つの要件は、一部保険薬局にとってはハードルの高いものですが、かかりつけ薬局にはそれだけの取り組みが要求されているというメッセージだとも受け取れます。
前改定で新設の「地域支援体制加算」は(35点→38点)へ僅かな引き上げの一方、施設基準が一部厳格化された部分もあり、僅かな点数アップに見合わない基準の厳格化は、かかりつけ薬剤師指導料・同包括管理料に係る見直しとも通底します。地域支援体制加算は調剤基本料の要件と連動しており、幾つかの項目で「十分な実績」が求められる見直しとなった調剤基本料1は、3項目+選択要件1項目の基準。調剤基本料1以外の保険薬局では、9項目の内8項目以上を満たす厳しい基準となりました。前改定以降、調剤基本料1届出以外の保険薬局では、算定が困難な状況が浮き彫りになり、施設基準の緩和を要望する声が高まっていました。それを受けて、⑨の要件は調剤基本料1よりもハードルが高い一方、②⑦⑧は実質の要件緩和であり、その狙いは伸び悩む調剤基本料1以外の保険薬局の地域支援体制加算算定を増やすことにあると思われます(図2参照)。
図2 地域医療に貢献する薬局の評価

(出典:「令和2年度診療報酬改定の概要 資料」より一部抜粋・編集)
また、調剤基本料1及び1以外の何れも地域支援体制加算の実績要件(在宅薬学管理・指導実績)として初めて「在宅協力薬局(サポート薬局)としての連携」が入ってきたのは、今後の調剤薬局政策を考える上で、見逃せないポイントです。対物業務を評価する調剤基本料や調剤料等の報酬は、「対人業務への構造転換」という国の方針の下に、徐々に削減されていく流れは今後も継続すると予想されます。
医薬品加算の減算措置「2割→4割」以下に拡大
~「外来」「在宅」のオンライン調剤報酬を新設
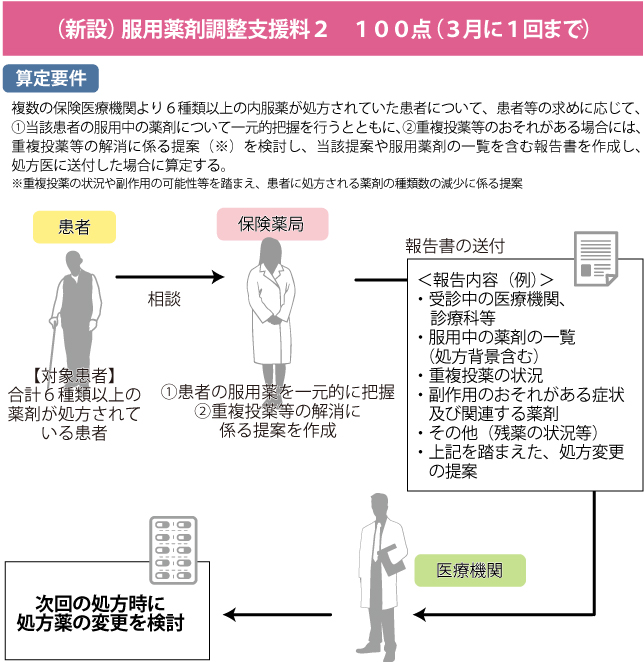
前改定に新設された「服用薬剤調整支援料(125点・月1回)」は「重複投薬解消のために服薬情報を一元的に把握、処方医に解消を提案して、減薬(6種類以上の内服薬が2種類以上減少)に繋がった場合」の実績評価でしたが、本改定で新設された「服用薬剤調整支援料2(100点・3月に1回)」は「重複投薬等が確認された場合に、処方医に対して重複投薬の状況の記載された文書を用いて、その解消等に係る提案を行った」場合、「3月に1回に限り」算定が可能です(図3参照)。
図3 外来患者への重複投薬解消に対する取組の評価
(出典:「令和2年度診療報酬改定の概要 資料」より一部抜粋・編集)
2018年度の服用薬剤調整支援料との違いは分かり難い部分もありますが、「文書で解消等を提案する」取り組みのプロセスが別途、評価されるようになりました。
後発医薬品の使用促進は、「2020年9月までに後発医薬品使用割合80%を達成する」との政府目標を踏まえつつ、医療機関を対象とする「後発医薬品使用体制加算」と同様に、「後発医薬品調剤体制加算」に求められる後発品の調剤数量割合は現状のまま数量割合の高い薬局に重点評価しています。3(後発医薬品数量割合85%以上/26点→28点)、2(割合80%以上/22点→22点)で現状維持、1(割合75%以上/18点→15点)。シンプルな傾斜配分で、使用割合60%以上の区分4は算定対象から除外されたものの1~3まで数量割合70%以上の3区分が一律に引き上げられた医療機関対象の「後発医薬品使用体制加算」よりも、厳しい内容になりました。また、後発医薬品の調剤数量割合が顕著に低い保険薬局に対する「調剤基本料の2点の減算措置」は、後発品比率が「2割以下→4割以下」に拡大。中医協での「ペナルティ化」の議論を反映して、保険薬局に限定して厳格化されました(図4参照)。
図4 薬局における後発医薬品の使用促進(調剤基本料の減算規定)

(出典:「令和2年度診療報酬改定の概要 資料」より一部抜粋・編集)
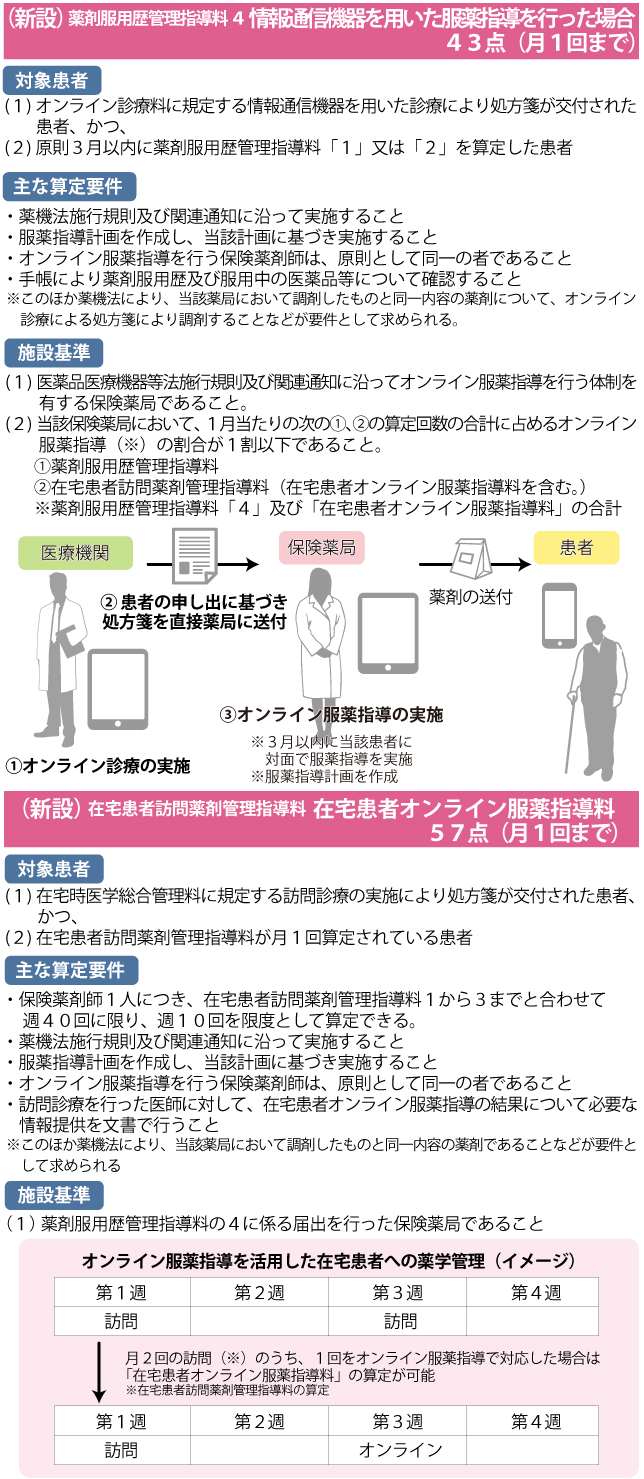
オンラインによる服薬指導は2020年4月1日の薬機法施行後、1年以内に解禁され、保険薬局での実施が可能になります。それを受け「外来」「在宅」の2種類のオンライン服薬指導に係る調剤報酬が新設されました。前者は「薬剤服用歴管理指導料」に「オンライン服薬指導を行った場合(43点・月1回)」の評価。後者の評価は「在宅患者訪問薬剤管理指導料 在宅患者オンライン服薬指導料(57点・月1回)」(図5参照)です。
図5 情報通信機器を用いた服薬指導の評価
(出典:「令和2年度診療報酬改定の概要 資料」より一部抜粋・編集)
両者ともに「情報通信機器を用いた服薬指導を行うにつき、十分な体制の整備されている」ことが条件ですが、懸念となっていた薬剤の発送費については、2019年10月の中医協総会で「必ず患者の医薬品受領の確認を行う」ことを前提に、「費用徴収が可能であること」が意見募集の対応として俎上に上がりました。2020年2月の個別改定項目での算定要件では、「情報通信機器の運用に要する費用及び医薬品等を患者に配送する際に要する費用は、療養の給付と直接関係のないサービス等の費用として、社会通念上妥当な額の実費を別途徴収できる」「配送する場合は医薬品受領の確認を行う」とされ、保険薬局での費用徴収が公に認められました。
ただ「妥当な額」というのは極めて曖昧で、薬局側の自由裁量に任されているようにも受け取れます。この徴収額の設定は利用する患者の増減に大きく影響しますし、高度な情報通信機器を導入したにせよ、徴収額を高額に設定したことで、利用する患者が殆どいなければ“絵に描いた餅”となります。導入を検討する保険薬局では徴収額の判断が難しい局面も出てくるでしょう。また、今改定の点数では中小規模の保険薬局等は、患者側・保険薬局側双方のメリットを感じながらも、導入に慎重な保険薬局が多いのではないかと予想されます。しかし一方で「処方箋の完全電子化が全面解禁されてこそ受診から服薬指導、薬剤の拝受までの“一気通貫の在宅医療”が実現可能で、それなしにオンライン診療の利便性は享受出来ない」(2018年4月20日 規制改革推進会議)との政府側の見解もあり、規制緩和を要望する声が経済界からも強まってきているのも事実です。
次改定では、「電子処方箋解禁に係る新機軸導入」や、オンライン服薬指導と同様に薬機法改正で位置づけられた「地域連携薬局」及び「専門医療機関連携薬局」等の「新しい保険薬局」に関する何らかの調剤報酬が新設されるのかが注目されます。
(医療ジャーナリスト 冨井 淑夫)
(編集:株式会社日本経営 2020年3月作成)
本資料の内容に関する一切の責任は株式会社日本経営に帰属します。また、この資料のいかなる部分も一切の権利は株式会社日本経営に所属しており、電子的又は機械的な方法を問わず、いかなる目的であれ無断で複製又は転送等はできません。使用するデータ及び表現等の欠落、誤謬等につきましてはその責めを負いかねます。なお、内容につきましては、一般的な法律・税務上の取扱いを記載しており、具体的な対策の立案・実行は税理士・弁護士等の方々と十分ご相談の上、ご自身の責任においてご判断ください。
本ページの記載内容は、2020年3月5日告示時点での見解です。今後の疑義解釈やQ&A等により変更となる場合がございます。










