PDFで見る(12MB)PDF
本改定のポイント
- 「急性期病院」は「手術」「救急」「専門的治療」に活路を!
- 2022年改定で予想される「急性期一般入院料」の大幅な再編への序章
- 「救急医療」は件数に加え、「働き方改革」の“実績”に応じた重点評価の流れ
- 「地域包括ケア病棟」はサブアキュート及び在宅・生活復帰支援強化へ
- 「病棟薬剤師」の柔軟な「働き方改革」を推進
「働き方改革改定」と総括される2020年度診療報酬改定(以下、本改定)は、2020年3月5日に告示されました。本改定では急性期一般病棟に限らず、どの類型においても急性期一般入院料(以下、入院料)の区分については、大きな見直しはありませんでした。入院料は7区分のまま変更なし。地域包括ケア病棟、回復期リハビリテーション病棟も、大きな見直しはありません。一方、何れの病棟区分においても施設基準や算定要件等について、注目すべき多くの改正点がありました。
急性期一般病棟の経営に影響大の改正点
~唯一の規制緩和、入院料4に注目
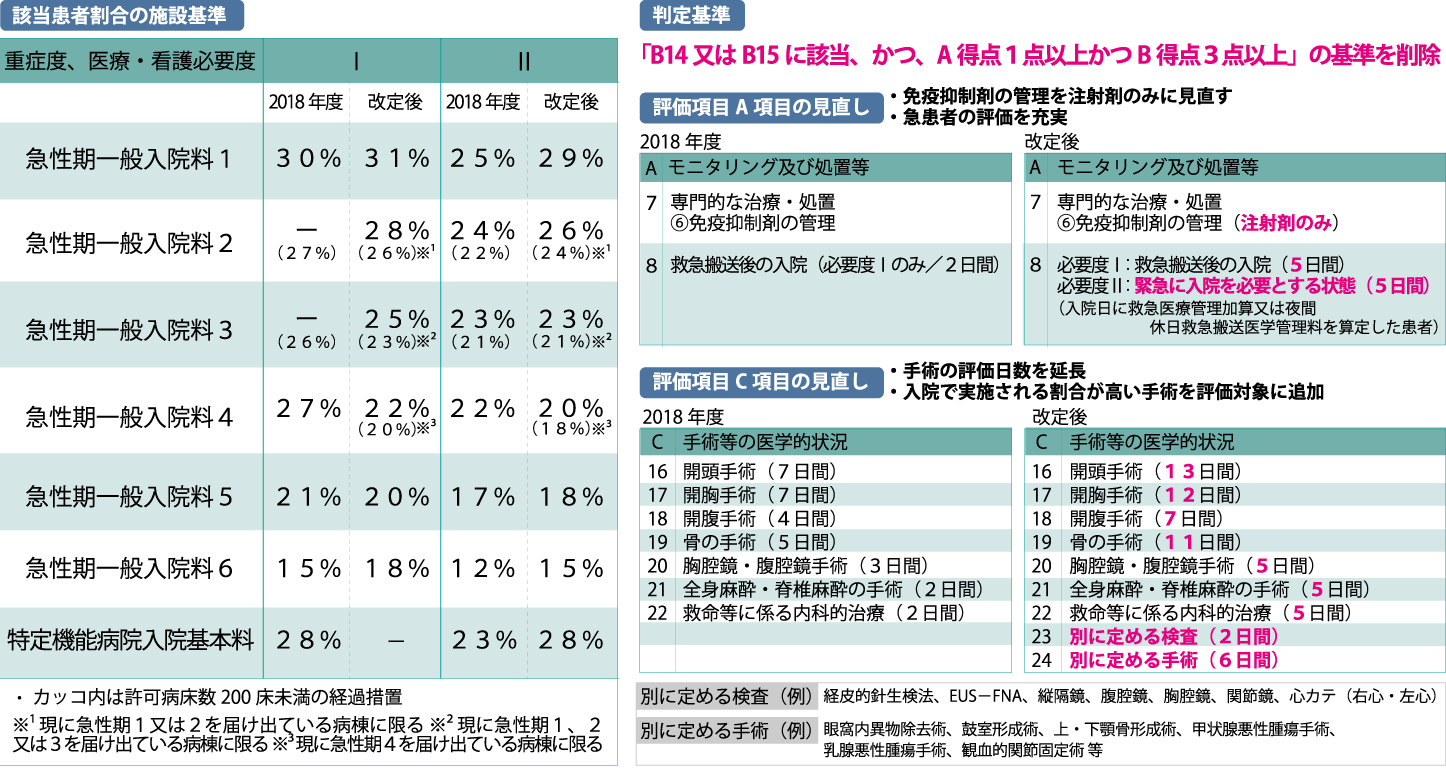
入院料届出病院で病院経営に大きく影響を与える改正ポイントは「重症度、医療・看護必要度(以下、必要度)」の見直しでしょう。前改定で新設定の『B項目(看護補助者も対応可能な行為)のうち「B14診療・療養上の指示が通じる」又は「B15危険行動」に該当し、かつA項目1点以上、B項目3点以上」』の基準が、丸ごと削除されました。更に許可病床「400床以上」病院はDPCのHファイルを活用した必要度Ⅱの採用が原則化。厚生労働省(以下、厚労省)は前改定から入院料2・3に限定して、必要度Ⅱの採用を義務付けましたが、必要度Ⅱの採用が予想していた程に進まなかったことから、入院料2及び3も必要度Ⅰを用いた場合でも届出が可能なように改めました。
急性期の入院料1及び2の必要度Ⅰ・Ⅱの該当患者割合(%)は概ね引き上げ。入院料1を、必要度Ⅰ(30%→31%)、必要度Ⅱ(25%→29%)に変更。入院料2は必要度Ⅱ(24%→26%)ですから、ハードルを高くして入院料3以下へのランクダウンを促しているのは明白です。入院料2と共に必要度Ⅱ採用を義務付けられた入院料3は該当患者割合は据え置き(23%)。そして、入院料4についてはⅠ(27%→22%)、Ⅱ(22%→20%)と唯一、要件緩和されています。(図1参照)
図1 急性期入院医療の適切な評価の推進(概要)/重症度、医療・看護必要度の評価の見直し
(出典:「令和2年度診療報酬改定の概要 資料」より一部抜粋・編集)
加えて見逃せないのは、入院料6の変更です。入院料6は必要度Ⅰ(15%→18%)、必要度Ⅱ(12%→15%)と厳しい改定となりました。元々、測定のみで実績要件の求められない入院料7も含めて、入院料6・7を届出ている病院は、急性期からの撤退を余儀なくされる可能性は否定出来ません。
入院料4の扱いについて診療報酬に詳しい専門家は「唯一、入院料4の基準(%)を下げたのは、短期的に200床未満・ケアミックス型病院がこの基準を満たせないことへの救済措置の一面もあるが、厚労省は恐らく、長期的に200床未満病院の算定の多い4を、急性期一般入院料のスタンダードにする考え方があるのではないか。」と予測します。
次改定以降、入院料1を残しつつ、2と3、及び4と5の統合による3段階へ再編、6・7は急性期から外す流れが、将来的に見えてくるのではないでしょうか。
各種加算も看護必要度基準を厳格化
入院料1から2・3等への移行を推し進める政策誘導の足掛かりが、「A項目1点以上、B項目3点以上」基準の削除です。B項目の「療養上の指示が通じる」「危険行動」等の高齢で、認知症等を抱えた患者は、現状の急性期一般入院料届出病院にも、数多く入院しているでしょう。そして、B項目については、本改定で再編される「認知症ケア加算」の評価に移行します。この他には、A項目(看護、薬剤師、リハのみ対応可能な行為)の専門的な治療・処置のうち「免疫抑制剤の管理」について、注射剤に限定。C項目(看護職員が主に対応する行為)では、「入院実施割合が9割以上の開頭手術、骨手術、検査等に限定し、評価対象日数を約2倍前後」に見直されました(図1参照)。
図1 急性期入院医療の適切な評価の推進(概要)/重症度、医療・看護必要度の評価の見直し

(出典:「令和2年度診療報酬改定の概要 資料」より一部抜粋・編集)
これらの改正から、入院料を届出する病棟は「救急」と「手術」「専門的治療」に特化した病院として今後扱われ、診療報酬でも救急・手術等が重点評価される流れが鮮明となっています。逆に現状、慢性期や認知症の入院患者の割合が高く、手術・救急件数の少ない病棟は、急性期病棟として維持するのが難しくなることが考えられます。急性期医療現場に精通した某病院事務長は本改定の結果から「入院料算定病棟の約25%は、脱落せざるを得ない。特に厳しいのはA項目1点以上、B項目3点以上の入院患者割合が高い入院料4~7算定病棟で、ランクダウンや急性期病棟からの撤退を余儀なくされるだろう」との厳しい見方をしています。急性期医療に課せられた“二重の圧”である「基準削除」と「必要度該当患者割合引き上げ」により、急性期一般入院料算定病院の約4分の1は「撤退せざるを得ない」と指摘するのです。
厚労省は、病院の多くを入院料4に誘導したい様子を表すかのように入院料4届出病院に対しては、通常半年間の経過措置が「令和3年3月31日まで、2018年度の必要度基準を満たす」と1年間の経過措置を導入。加えて、入院料1・2・3・4届出病院には、令和4年3月末まで同様の措置として該当患者割合(%)が緩和された別途基準が設定されました。
急性期入院医療に特徴的な必要度・該当患者割合の厳格化は、入院料だけに留まりません。本改定では「看護必要度加算1~3」「総合入院体制加算1~3」等の加算算定に係る施設基準でも該当患者割合が引き上げられました。これで加算算定病院は、該当患者割合(%)を引き上げることができなければ、加算のランクダウンに追い込まれたり、算定が不可能になるのは明白です。これらの加算点数に係る改正は、急性期医療を主体とする病院の経営に、影響を及ぼしてくることが容易に想像できます。
本改定を受けて急性期一般を中心に病院の機能再編が迫られる中で、次改定では、あらゆる病棟区分において、各々入院料の集約化や点数の見直し等を含めた、大胆な再編が実施されることになりそうです。
救急医療の目玉は「地域医療体制確保加算」の新設
本改定では「目玉」というべき「地域医療体制確保加算(520点・入院初日)」の新設は、国が進める「働き方改革」と連動し、勤務医の勤務環境改善に係る「実績」が求められるのが、非常にユニークな点でしょう(図2参照)。
図2 地域の救急医療体制において重要な機能を担う医療機関に対する評価

(出典:「令和2年度診療報酬改定の概要 資料」より一部抜粋・編集)
しかし、最も重要な計画の作成に当たっては、検討すべき幾つかの具体的項目が列挙されていますが、確かに高点数である一方、院内の体制づくりに加え、計画作成において煩雑な事務作業等が発生します。高度急性期病院には新たな責任者として「働き方改革推進部長」のような肩書のキーパーソンが必要になるのかもしれません。
また、地域医療体制確保加算のもう一のポイントとして、この加算の対象にならない「年間救急車・救急へリ2,000件未満」(B水準相当)の救急病院等に対して、医師の負担軽減や処遇改善に努力している病院に、都道府県の「地域医療介護総合確保基金」を活用して支援していくことに含みを持たせていることにも注目です。
「救急医療管理加算」は、救急医療管理加算1(950点)、救急医療管理加算2(350点)と各々50点のアップ。一方で、算定の対象となる幾つかの重症患者の状態について、規定では「一部の項目に係る重症度の指標や、入院後3日以内に実施された検査、画像診断、処置または手術のうち主要なものについて、診療明細書の摘要欄に記載する」ことが求められました。それを実施するためには、JCS、GCS等の指標を用いて、どの程度重症であったかが分かるよう摘要欄に書く必要がありますが、算定に当たっては医事課職員や病棟の看護師に、煩雑な事務作業を強いることが想定されます。
基本方針でも重点項目とされた「医師の働き方改革」推進の一翼を担う「医師事務作業補助体制加算」は、算定可能な病棟が大幅に拡大されました。一部の入院基本料や救急、急性期病棟等の入院料にしか認められていなかった「精神科病棟へのメディカル・クラーク導入」誘導が目を引きます。とある精神科病院事務長は筆者の取材で「当初、医師事務作業補助体制加算は急性期の救急医療等を担う病院勤務医の負担軽減を目指して導入されたものだが、厚労省も精神科医療の現場で働く医師の勤務環境が、どれだけ過酷であるのかをようやく理解し、対象拡大に繋がったのではないか」とする一方で「精神科病院の勤務を希望するクラークは現状少なく、熟練した人材の確保は容易ではない」とも語っています。また、算定可能な全ての病棟区分において、医師事務作業補助体制加算の点数が軒並みアップとなりました。
医師のタスクシフティングの観点で見ると、「総合入院体制加算」の要件である「医療従事者の負担軽減及び処遇の改善に資する計画」の新項目として「特定行為修了看護師複数名の配置及び活用による病院勤務医の負担軽減」が追加されたのにも注目です。複数の施設基準の中の選択要件のひとつであるので目立ちませんが、これは画期的なポイントです。日本全国で現状1,600人強の「特定行為修了看護師」ですが、国は従来、「38行為」を修了看護師にタスクシフトしたい考えです。2020年4月からカリキュラムの簡素化や研修時間を削減し、多忙な看護師にも研修を受け易くする改正を行っています。看護師の養成が順調に進めば、総合入院体制加算への要件追加を“突破口”に、2022年度、更にその先の改定で「医療従事者の負担軽減に資する」他の診療報酬項目要件にも適用が拡大される可能性は十分にあると予想されます。
地域包括ケア病棟「実績」要件の大幅見直し
「質の高い」在宅医療推進へ
2014年度報酬改定で導入された「地域包括ケア病棟」(地域包括ケア病棟入院料・入院医療管理料届出施設)は、地域包括ケア病棟入院料の点数は殆ど“据え置き”の一方で、本来、地域包括ケア病棟が担うべき機能や実績を適切に評価すべく施設基準や算定要件の大幅な見直しを行いました。特に厳しいのが「400床以上」病院に対する締め付けで、2020年4月1日以降、これら病院は「新規に地域包括ケア病棟入院料を算定することは不可能」になり、「自院の急性期病棟からの転棟患者が60%以上の場合、地域包括ケア病棟入院料の10%の減算」へと改定されました(図3参照)。
図3 地域包括ケア病棟入院料に係る見直し(概要)

(出典:「令和2年度診療報酬改定の概要 資料」「個別改定項目について 」より一部抜粋・編集)
この措置に対して、既に地域包括ケア病棟を導入している地方の400床以上病院の副院長は次のように指摘します。「逆の見方をすると、60%を超えなければ、国は同一病院・急性期からの転棟を許容するということ。当院としては、サブアキュート機能等、幅広い地域ニーズに応えられる地域包括ケア病棟の活用にはメリットを感じており、地域で多機能型急性期病院としての特色を打ち出すことが出来る。現在導入を検討している他の400床以上病院は気の毒にも感じるが、既得権を得た立場からすると正直、“早い者勝ち”の思いはある。」
実際に国が急性期病床の“絞り込み”を進める環境下で、大規模病院の中にも地域包括ケア病棟導入のニーズは高くなっているでしょう。各地域で「400床」以上病院による地域包括ケア病棟への「駆け込み転換」のような事態が、起こらないとも限りません。
「ポリファーマシー解消への取り組みの質」が評価される時代に
最後に、病棟内の薬剤業務やポリファーマシーの解消等、主に薬剤師の業務に関連する項目を確認しましょう。「病棟薬剤業務実施加算1・2」は、本改定では何れも20点アップし、各々120点と100点。「ハイケアユニット入院医療管理料」を算定する治療室における薬剤師配置が、「病棟薬剤業務実施加算2」で評価する等、算定対象がHCUにも拡大しました。
見逃せないポイントとしては、2018年度の病棟薬剤業務実施加算では「常勤薬剤師2名以上」配置要件から、「常勤薬剤師1名+週3日以上常態として勤務し、かつ所定労働時間22時間以上勤務する非常勤薬剤師2名の組み合わせ」でも算定が可能になったこと。更に「DI室には常勤薬剤師1名配置」が求められていたものが、常勤配置でなくても「院内からの相談に対応出来る体制が整備されていれば良い」と緩和され、病棟等に勤務する薬剤師が求めに応じてDI室を訪れ兼務することが可能になりました(図4参照)。
図4 薬剤師の病棟業務に対する評価の充実

(出典:「令和2年度診療報酬改定の概要 資料」より一部抜粋・編集)
前者の要件は、病院薬剤師の人手不足が顕在化する中で、週に3日以上、複数のパート薬剤師等に来てもらい、病棟薬剤業務と薬剤管理指導業務の両方を担ってもらうことが可能になれば、経営効率の高い病院運営が出来ると予想されます。普段は保険薬局に勤務するパート薬剤師が、病院薬剤師も兼務できるような薬剤師の「働き方改革」が可能になるかもしれません。
4段階の「後発医薬品使用体制加算」は3段階に再編(図5参照)。
図5 医療機関における後発医薬品の使用促進

(出典:「令和2年度診療報酬改定の概要 資料」より一部抜粋・編集)
後発医薬品使用体制加算1~3まで後発品使用割合(1=85%、2=80%、3=70%以上)は変更なく、各々2点ずつアップ(1=47点、2=42点、3=37点)です。「60%以上70%未満」の後発医薬品使用体制加算4は廃止。本改定では大きな変更はありませんでしたが、2022年改定では「70%以上」の3の廃止及び1の使用割合「90%以上」への引き上げ等の変更があるかもしれません。
入院時のポリファーマシー解消の取り組みでは、実績評価される「薬剤総合評価調整加算」が再編されました(図6参照)。
図6 入院時のポリファーマシーに対する取組の評価

(出典:「令和2年度診療報酬改定の概要 資料」より一部抜粋・編集)
「2種類以上の内服薬または抗精神病薬の減薬」に対し、「退院時に1回250点」の評価でしたが、本改定から①処方の総合的な評価及び調整の取り組み②減薬の実現―の2つに分けた評価に見直されました。①は100点、②は「入院患者の6種類以上の内服薬が2種類以上、または精神病棟に入院する患者の4種類以上の抗精神病薬が2種類以上減少した」場合に「150点加算」されますが、これでは①②両方の取り組みを行っていても従来と同じ点数しか算定できません。しかし、今回「退院時薬剤情報連携加算」という新設加算が設定されました(図7参照)。
図7 医療機関から薬局に対する情報提供の評価

(出典:「令和2年度診療報酬改定の概要 資料」より一部抜粋・編集)
「入院前の内服薬を変更または中止した患者について、保険薬局に患者又は家族の同意を得た上で、その理由や変更後の患者の状況等を文書提供」した場合に、60点が算定出来ます。これは「退院時薬剤情報管理指導料」に対する加算ですが、薬剤総合評価調整加算①②を算定可能な医療機関は内容が連動しており、比較的算定し易い加算と考えられます。
医療機関、保険薬局を問わず「ポリファマシー解消への取り組みの質」が重点評価される時代になってきたとも言えるでしょう。
(医療ジャーナリスト 冨井 淑夫)
(編集:株式会社日本経営 2020年3月作成)
本資料の内容に関する一切の責任は株式会社日本経営に帰属します。また、この資料のいかなる部分も一切の権利は株式会社日本経営に所属しており、電子的又は機械的な方法を問わず、いかなる目的であれ無断で複製又は転送等はできません。使用するデータ及び表現等の欠落、誤謬等につきましてはその責めを負いかねます。なお、内容につきましては、一般的な法律・税務上の取扱いを記載しており、具体的な対策の立案・実行は税理士・弁護士等の方々と十分ご相談の上、ご自身の責任においてご判断ください。
本ページの記載内容は、2020年3月5日告示時点での見解です。今後の疑義解釈やQ&A等により変更となる場合がございます。












