A.地域包括ケアシステムとは、「施設完結型」ではなく「地域完結型」医療を実現していく仕組みを作ることを主な目的の一つにしている考えです。ここでポイントとなるのが「かかりつけ」機能であり在宅です。
2014年診療報酬改定では「地域包括診療料・加算」(以下、地包診)が新たに設けられ、「主治医機能」つまり「かかりつけ医機能」を評価するとされました。対象患者が罹っている全医療機関や処方薬を一元管理しなければならない等の手間暇がかかること、診療所のみに算定する加算は1回20点と報酬が低いことなどから実際の算定はなかなか広がっていないのが現状です。
しかし今般「かかりつけ薬局」、「かかりつけ薬剤師」を評価するという動きになっており、「かかりつけ」機能自体を評価しようという傾向は強化されていくと思われます。地包診も算定要件が変わっていくことが予想されますので、2016年の改定だけでなくその後の2018年改定など、先を見据えて考えていくことが必要です。
2017年度より「総合診療専門医」制度に基づき研修がスタートします。これも「かかりつけ」機能強化の一環でしょう。地包診についても、算定患者の有無は別として、今のうちに届け出をしておいても良いのではないでしょうか。
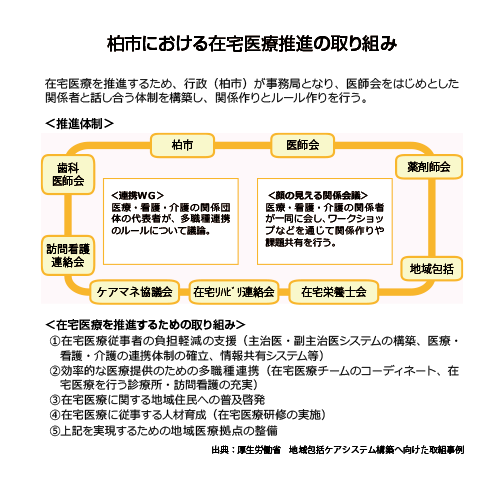
一方、在宅でも「かかりつけ」に関係したものが評価されていくでしょう。「病院から退院して施設に入ったら、今まで全く関わり合いの無い医師が新しい主治医となるというのは望ましいか?」と厚労省でも考えているようです。更に、施設系在宅評価は引き続き「適正化」されていくと考えられます。これらのことから―「かかりつけ」が在宅を担う―といった方向性が見えてきます。また、24時間対応や緩和ケアのスキルといった問題や課題があり、在宅専門診療所も「公認」されようとしています。「かかりつけ医」、「かかりつけ薬剤師(薬局)」と在宅医療機関の連携で地域の高齢者を支えていこうという方向に制度は変わっていくでしょう。
同時に後方支援としてのバックベッド機能も重視されます。今後、地域の病院と「かかりつけ」がタッグを組むことが奨励されると予想されます。他診療科との連携、医療介護連携も同様です。
「かかりつけ」機能の強化、「かかりつけ」と連携した在宅、病診連携や医療介護連携の重視などの方向性こそが、診療報酬をはじめとする諸制度で「地域包括ケアシステム」が目指す先であると理解、認識してよいのではないでしょうか。
(医療ジャーナリスト:富井 淑夫 編集:株式会社日本経営エスディサポート)





