2026年度診療報酬改定 診療所版
~かかりつけ医機能や生活習慣病管理の質向上を重視~
厚生労働省は3月5日、2026年度診療報酬改定(以下、本改定)を告示しました。2025年末に公表された診療報酬本体の改定率はプラス3.09%(賃上げ分+1.70%、物価対応分+0.76%、食費・光熱水費分+0.09%、2024年度診療報酬改定以降の経営環境の悪化を踏まえた緊急対応分+0.44%、適正化・効率化分-0.15%、それ以外の改定分 0.25%)。
本改定の注目点は、物価・賃上げ対策、かかりつけ医機能の強化・効率化、在宅医療の質の向上として居住系施設に対する訪問看護、医療DXの本格的な推進が挙げられます。
■「ベースアップ評価料」は増点、2027年度は倍額に
注目された物件費の高騰を踏まえた対応では、「再診料(76点)」、「有床診療所入院基本料(95点増)」に引き上げ。2026、2027年度の物価上昇に段階的に対応するため、「基本診療料」に併せて算定可能な加算「物価対応料」として、「外来・在宅物価対応料(2026年度/初診時2点、再診時等2点、訪問診療時3点)」を新設しました。
賃上げに向けた「ベースアップ評価料」では、2024年度改定時に「基本診療料」の引き上げで対応した40歳未満の勤務医や事務職員なども新たに対象職種に追加した上で、「外来・在宅ベースアップ評価料(Ⅰ)」を大幅に引き上げました。また、2026年度改定前から継続的に賃上げに取り組んできた医療機関はより高い点数設定としました。
【表1】外来・在宅ベースアップ評価料(Ⅰ)
| 外来・在宅ベースアップ評価料(Ⅰ) | 2026年6月~2027年5月 | 2027年6月~ | ||
|---|---|---|---|---|
| 新たに賃上げ | 継続的賃上げ | 新たに賃上げ | 継続的賃上げ | |
| 初診時 | 17点 | 23点 | 34点 | 40点 |
| 再診時 | 4点 | 6点 | 8点 | 10点 |
| 訪問診療時 | 79点 | 107点 | 158点 | 186点 |
| 同一建物居住者等の訪問診療時 | 19点 | 26点 | 38点 | 45点 |
「外来・在宅ベースアップ評価料(Ⅱ)」は、本改定前の8区分の評価を2026年度は12区分、2027年度は24区分へと段階的に細分化。評価料(Ⅰ)と同様に、2026年度改定前から継続的に賃上げに取り組んできた医療機関と、それ以外の医療機関の点数設定に差をつけました(図表1)。
【図表1】令和8年度改定における賃上げに係る評価のイメージ<外来・在宅>
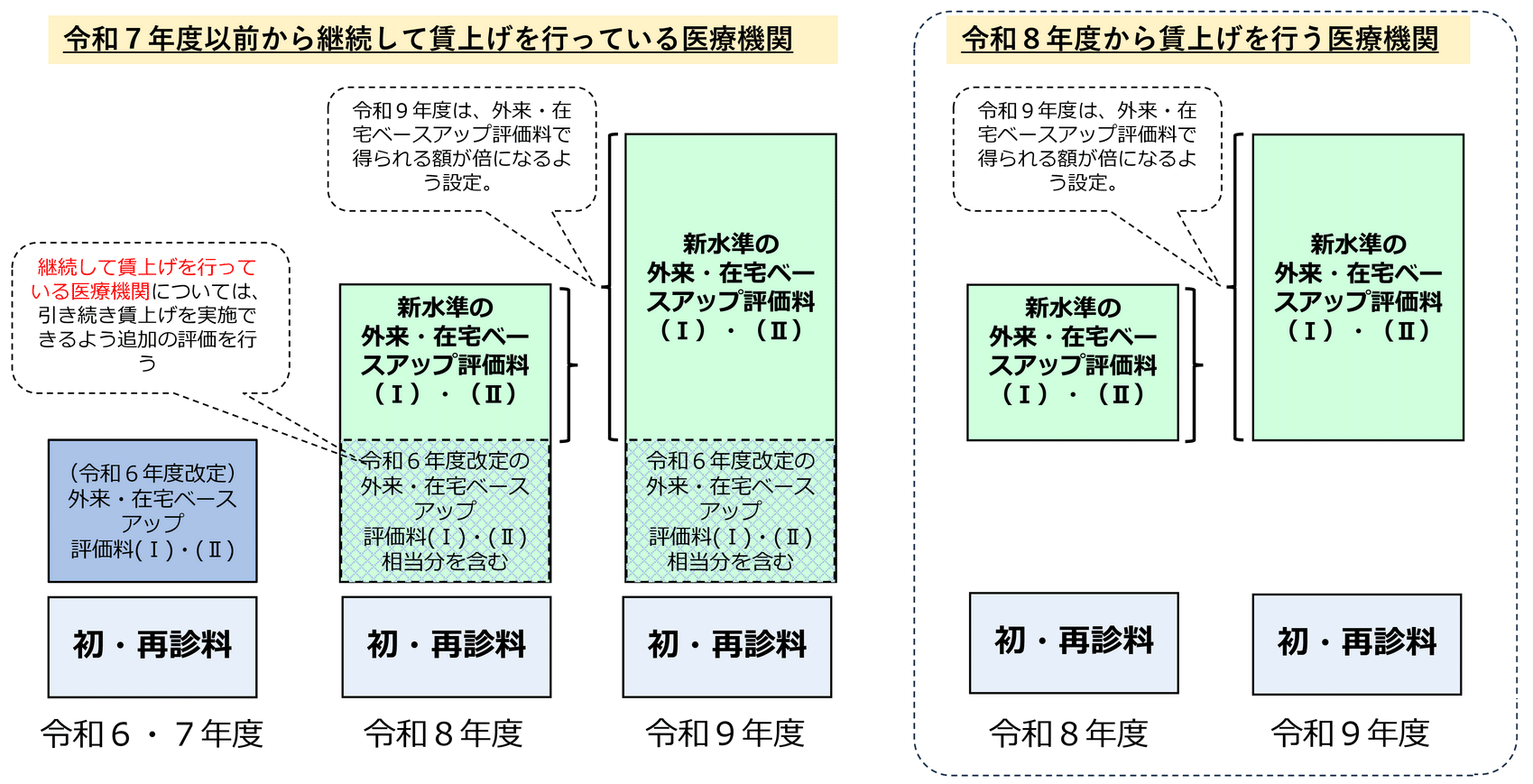
出典:0_令和8年度診療報酬改定の概要【全体概要版】(令和8年3月5日 令和8年度診療報酬改定説明資料等について)https://www.mhlw.go.jp/stf/newpage_71068.html より作成
■生活習慣病管理料の見直し
「生活習慣病管理料」については、いくつかの重要な見直しが行われました。「生活習慣病管理料(Ⅰ)(610~760点/月に1回)」では、「原則として、必要な血液検査などを少なくとも6か月に1回以上は行うこと」を要件化。療養計画書についても「患者の署名を受けることを不要」としている他、眼科や歯科受診を行うにあたり必要な連携を行った場合の点数として、「眼科医療機関連携強化加算(60点)」、「歯科医療機関連携強化加算(60点)」が新設されました。
「生活習慣病管理料(Ⅱ)(333点/月に1回)」では包括範囲が見直され、①管理料の治療管理の範囲を超えて必要な患者に別途行われるべき医学管理、②生活習慣病とは直接的な関係の乏しい疾患に関する医学管理、③時間外対応・救急対応に関する医学管理、④情報提供などに関連する評価については包括範囲から除く-としています(図表2)。
更に、本改定前の「外来データ提出加算」に代えて、生活習慣病管理の実績とデータ提出を評価する「充実管理加算 加算1(30点)、加算2(20点)、加算3(10点)」を新設。主病となる疾患(脂質異常症、高血圧症、糖尿病)ごとに「加算1~3」の三段階の区分が設定されました。提出を求めるデータの簡素化などを踏まえ、「外来データ提出加算」よりも評価水準を下げました。施設基準では診療内容に関するデータを継続的、かつ適切に提出するための体制整備に加え、「加算1・2」では対象疾患の管理について一定の実績があることを求めます。他に、糖尿病を主病とする患者に対して、糖尿病以外の疾患に関する在宅自己注射指導管理を適切に推進する観点から、糖尿病に対する適応のある薬剤以外の薬剤にかかる「在宅自己注射指導管理料(650点~1,230点)」の算定が可能となりました。
【図表2】生活習慣病管理料(Ⅱ)の包括範囲から除外される医学管理等
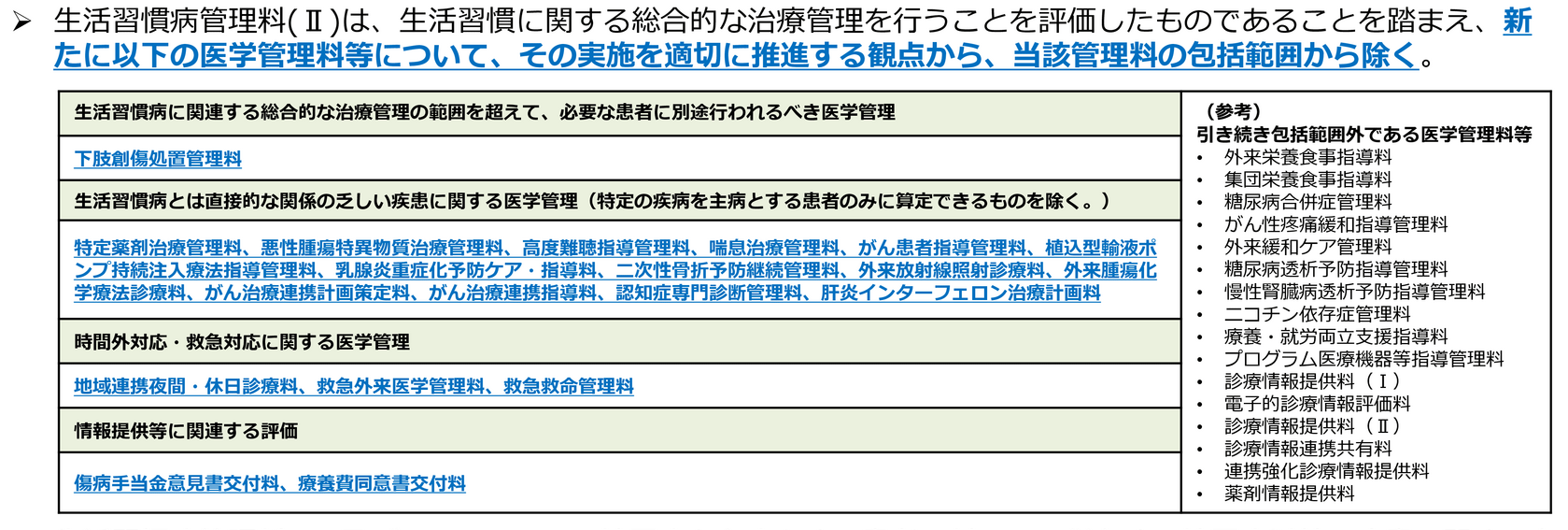
出典:07_令和8年度診療報酬改定の概要 7.外来医療の機能分化・強化等(令和8年3月5日 令和8年度診療報酬改定説明資料等について)https://www.mhlw.go.jp/stf/newpage_71068.html より作成
■特定疾患療養管理料の見直し
「特定疾患療養管理料(診療所の場合:225点/月に1回)」は、プライマリケア機能を担う地域のかかりつけ医師が計画的に療養上の管理を行うことの評価であることを踏まえ、消化性潰瘍のある患者への投与が禁忌である非ステロイド性抗炎症薬の投与を受けている場合には、胃潰瘍及び十二指腸潰瘍が対象疾患から除外されました。
■地域包括診療加算などの見直し
「地域包括診療加算」などについては、対象患者や要件が見直され、「認知症地域包括診療加算」と統合した評価体系となりました。これにより点数は、認知症を有する患者(加算1 38点、加算2 31点)と、その他の慢性疾患等の患者(加算1 28点、加算2 21点)に設定されています。また、対象患者には、脂質異常症、高血圧症、糖尿病、慢性心不全又は慢性腎臓病等の疾患を有しており、かつ、介護給付又は予防給付を受けている要介護被保険者等である患者が追加されました。
地域包括診療加算などの連携薬局は、緊急時に処方が必要となる解熱鎮痛剤などの薬剤の院内処方が可能な体制が整備されている場合に限り、「24時間対応の体制が整備されていなくてもよい」と明記。さらに地域包括診療加算などについて、担当医が地域包括支援センターなどと連携し、認知症患者の診断後支援に係る取り組みについて、患者またはその家族に対して案内を行うことが望ましい旨が追加されました。
加算や診療料を算定していて、他の医療機関にも併せて通院する患者については、処方内容、薬歴などに基づく相談・提案を他の医療機関に行い、患者が使用する薬剤の種類数が減少した場合においても「薬剤適正使用連携加算(30点/3カ月に1回)」が算定可能になった他、医療機関が診療内容に関するデータ(診療報酬請求状況、治療管理状況など)を継続して厚生労働省に提出している場合には「外来データ提出加算(10点/月に1回)」の評価が新設されました。
【表2】地域包括診療加算、地域包括診療料
| 認知症を有する患者 | その他の慢性疾患等の患者 | |
|---|---|---|
| 地域包括診療加算1 | 38点 | 28点 |
| 地域包括診療加算2 | 31点 | 21点 |
| 地域包括診療料1 | 1,682点 | 1,661点 |
| 地域包括診療料2 | 1,614点 | 1,601点 |
■機能強化加算の見直し 時間外対応加算の充実
かかりつけ医機能に係る体制整備を推進する観点から「機能強化加算(80点)」の要件などが見直されました。外来医療における適切な役割分担を図り、専門医療機関への受診要否の判断などを含む、より的確で質の高い診療機能を評価し、要件として①改正医療法で規定された3年以内の期限付き診療所は算定できない、②外来・在宅など「データ提出加算」の届出を行っていることが望ましい、③BCP計画の策定をすること-の3点が追加となりました。なお、③のBCP計画の策定については、2026年3月末時点で届出を行っている場合、2027年5月末までの間に限り、該当するものとみなす経過措置を設定。本改定論議で大きな焦点となった施設基準や算定要件にかかりつけ医機能報告の内容を反映させる見直しは見送られています。
また、「時間外対応加算(1点~5点)」では、名称を「時間外対応体制加算(2点~7点)」に変更、休日・夜間などの問い合わせや受診に対応することで、休日・夜間などに病院を受診する軽症患者減少や病院勤務医の負担軽減に繋がるとして、評価を引き上げました。
■診療所への逆紹介 患者初診時に加算を新設
大病院からかかりつけ医機能を担う医療機関への逆紹介を推進するため、特定機能病院等における「初診料」、「外来診療料」の減算対象になる逆紹介割合の基準引き上げや対象患者の拡大なども見直され、診療所や許可病床数200床未満の病院が特定機能病院等から逆紹介を受けた患者に初診を行った場合の「特定機能病院等紹介患者受入加算(60点)」を新設。
また、外来における機能分化を推進する観点から、「連携強化診療情報提供料(150点)」は複雑な要件を簡素化され、算定対象医療機関を特定機能病院や許可病床数200床未満の病院、診療所などに拡大。紹介元と紹介先のどちらが診療情報提供を行った場合も算定可能とします。病院の専門医と地域のかかりつけ医が連携して共同で継続的な治療管理を行うこと(いわゆる「2人主治医制」を想定)に合意し、この合意に基づく紹介患者であることを確認した上で情報提供を行った場合は算定対象に加える見直しも行われ、一部を除き患者1人あたり月1回とされていた算定上限は3カ月に1回に改めました。
■医師と薬剤師の同時訪問に対する評価を医科と調剤に新設
在宅医療における注目点では、ポリファーマシー対策及び残薬対策を推進する観点から、訪問診療を行う医師と訪問薬剤管理指導などを行う薬剤師が在宅患者を同時訪問した場合の評価として「訪問診療薬剤師同時指導料(医科・300点/6カ月に1回)」、調剤報酬においては「訪問薬剤管理医師同時指導料(調剤・150点/6カ月に1回)」を新設しました。
■新設された医療DX関連の加算
医療DXの分野では、オンライン請求、オンライン資格確認、電子処方箋、電子カルテ情報共有サービスなどの体制整備に応じた評価が整理され、「医療情報取得加算」及び「医療DX推進体制整備加算」が廃止。「電子的診療情報連携体制整備加算」が新設されました。
【表3】電子的診療情報連携体制整備加算など
医療DXやICT連携を活用する医療機関・薬局の体制の評価
初診時(月に1回)/マイナ保険証利用率の要件は30%以上
| 電子的診療情報連携体制整備加算1 | 15点 |
| 電子的診療情報連携体制整備加算2 | 9点 |
| 電子的診療情報連携体制整備加算3 | 4点 |
再診時(月に1回)
| 電子的診療情報連携体制整備加算 | 2点 |
電子処方箋システムによる重複投薬等チェックや救急時医療情報閲覧機能の利活用の推進
| 遠隔電子処方箋活用加算(月1回) | 10点 |
| 救急時医療情報取得加算(月1回) | 50点 |
■安定供給体制を新たに評価 地域支援・医薬品供給対応体制加算を新設
医薬品の安定供給に資する体制を確保するための方策として、医薬品の供給不足が生じた際に適切に対応できる体制などを備えた医療機関を評価する「地域支援・医薬品供給対応体制加算」と「地域支援・外来医薬品供給対応体制加算」を新設(それに伴い、本改定前の「後発医薬品使用体制加算」「外来後発医薬品使用体制加算」は廃止)。後発医薬品の使用割合の基準値を入院・外来共通で設定しました。
施設基準では、▽医薬品の供給不足が生じた場合に治療計画の見直しを行うなど、適切に対応する体制の確保、▽後発医薬品の使用促進に積極的に取り組んでいることや、医薬品の供給状況によって投与する薬剤を変更する可能性があることなどの院内掲示-などを求めます。さらに関係通知では、▽個々の医薬品の価値や流通コストを無視した値引き交渉を慎む、▽原則として全ての品目について単品単価交渉とする、▽卸売販売業者への頻回配送、休日夜間配送、急配の過度な依頼を慎む、▽地域の医療機関、薬局、医療関係団体と連携し、取り扱い医薬品の品目について事前に取り決めをしておくことが望ましい-とするなど、「医療用医薬品の流通改善に向けて流通関係者が遵守すべきガイドライン」などに沿った対応を促すことになりました。
【表4】地域支援・医薬品供給対応体制加算、地域支援・外来医薬品供給対応体制加算
| 入院初日 | 後発医薬品 規格単位数量の割合 | |
|---|---|---|
| 地域支援・医薬品供給対応体制加算1 | 87点 | 90%以上 |
| 地域支援・医薬品供給対応体制加算2 | 82点 | 85%以上90%未満 |
| 地域支援・医薬品供給対応体制加算3 | 77点 | 75%以上85%未満 |
| 1処方に付き | 後発医薬品 規格単位数量の割合 | |
|---|---|---|
| 地域支援・外来医薬品供給対応体制加算1 | 8点 | 90%以上 |
| 地域支援・外来医薬品供給対応体制加算2 | 7点 | 85%以上90%未満 |
| 地域支援・外来医薬品供給対応体制加算3 | 5点 | 75%以上85%未満 |
■バイオ後続品、体制加算の適正化と併せ評価充実を
後発医薬品・バイオ後続品の使用促進については「処方箋料」を見直すとともに、先発医薬品から後発医薬品への置き換えが進んだことを踏まえ、「一般名処方加算」を適正化。併せてバイオ後続品のあるバイオ医薬品の一般名処方を行う場合も評価対象としました。
また、バイオ後続品の使用を促進するための体制が整備されている医療機関をより適切に評価するため「バイオ後続品使用体制加算(100点/退院日に1回)」を見直し。使用回数の合計に係る要件を廃止し、バイオ後続品のあるバイオ医薬品のうち少なくとも1つ以上の成分で、直近1年間に調剤した規格単位数量の合計が50以上であることを要件化しました。合わせて、「保険医療機関及び保険医療養担当規則等の一部改正に伴う実施上の留意事項」において、▽保険薬局はバイオ後続品の備蓄に関する体制や、バイオ後続品の調剤に必要な体制の確保に努めなければならない、▽処方箋に銘柄名の記載がされた場合は、保険薬局では変更調剤はできない-などのバイオ後続品の規定も追記されました。
■長期処方・リフィル処方箋、患者への周知を要件化
長期収載品の選定療養では、患者の希望により長期収載品を使用する場合、長期収載品と後発医薬品の価格差の4分の1相当を患者負担としていましたが、これを2分の1相当に引き上げます。
また、残薬対策として、薬局で患家に残薬があることを確認した場合は、医療機関と薬局が連携して円滑に処方内容を調整できるよう、処方箋様式を見直し。長期処方およびリフィル処方箋については、これらの処方に対応可能であることを患者に周知することを「特定疾患療養管理料」、「地域包括診療料」、「生活習慣病管理料(Ⅰ)・(Ⅱ)」に加え、「皮膚科特定疾患指導管理料」、「婦人科特定疾患治療管理料」、「耳鼻咽喉科特定疾患指導管理料」、「二次性骨折予防継続管理料」及び「小児科外来診療料」についても要件としました。





