- TOP
- お役立ち情報
- 地域医療の実現のために
- 多職種連携とICTツールの可能性
地域医療の実現のために
医療法人社団 野村医院
多職種連携とICTツールの可能性
医療法人社団 野村医院
この記事のポイント
- メディカルケアステーション(以下MCS)(※注1)による基本的な連携方法から応用的な活用方法まで様々な事例について紹介する。
- 外来診療と在宅医療の両方にMCSを活用、さらにオンライン診療との融合など幅広く活用されている。
- メール、FAX、電話からの切り替えにより業務効率化に至った。
(※注1):MCSとは
医療介護専用に開発された非公開型のSNSであり、医療介護従事者であればどなたでも初期設定費用、月額費用ともに無料でご利用いただけるサービスです。電話やFAXなどと併用してご利用いただくコミュニケーションツールの1つであり、地域包括ケア・多職種連携などに広く用いられています。インターネットに繋がる端末であれば、パソコンやスマートフォン、タブレット端末からお使いいただけるツールで、専用の端末などご購入する必要はございません。
東京都板橋区にある「医療法人社団 野村医院」の理事を務める野村和至氏は、全国でも珍しい地域包括診療外来を開設している。令和3年2月には祖母の名前をとった「たかの内科クリニック」を開業し、フレイル・介護の予防を図りつつ、緊急対応も行いながら老年医学の発展に努めている。
高齢者の健康寿命維持・増進を図るには、医師だけではなく多職種の役割が重要だ。COVID-19による自宅療養者の増加により改めて多職種連携に注目が集まっている今、「外来診療と在宅医療の両立にMCSは欠かせない」と話す野村和至氏に多職種連携とICTツールの可能性について伺った。


野村和至(医師)
医療法人社団 野村医院 理事・たかの内科クリニック 院長
たかの内科クリニックの母体である医療法人社団 野村医院は、現役で診療する母の野村和子氏が昭和56年に開業。当初から外来と往診を両立させ、患者がどんな診療を望むか、常に試行錯誤しながら一人一人と向き合っている。訪問診療にも24時間365日対応している連携型の機能強化型在宅療養支援診療所。医学博士、内科認定医、糖尿病専門医、老年病専門医・指導医。東京都板橋区医師会理事、東京都医師会 医療情報検討委員会委員、日本老年医学会 代議員 高齢者医療委員会委員、東京大学医学部附属病院 老年病科 非常勤講師。
目次
01MCSとの出会い
東京都板橋区でも患者宅に設置するノートで多職種連携を行っていた。おおよそ外来が8割、往診が2割の医療法人社団 野村医院では、緊急性がない場合はノート、緊急性がある場合は電話やFAXで不便に感じていなかったという。最初の転機は2017年に、あるICTツールを導入したことがきっかけだ。「当院のような外来がメインの診療所は機能強化型の施設基準を満たすため、常に患者情報を把握できるように医師とクリニックスタッフとの連携のため、このシステムを導入したことが最初の一歩でした」。
このシステムは多職種連携目的の導入ではなかったため、積極的な多職種連携に活用されることはなかったが、次の転機は同2017年、隣の豊島区で多職種連携が盛んに行われているという話を聞きつけ、としま医療介護ネットワーク研究会(※注2)へ参加したことだ。「日常業務の中で医療事故につながりやすいヒヤリハット、困難症例に対してそれぞれの職種の視点からどういったアプローチが適切だったかなど、40人くらいの方々で非常に活発な議論がなされており、そのプラットフォームとしてMCSが活用されていました。それまでの板橋区の多職種連携は、毎年決まった内容が更新されていく程度でなかなか変化がなかったのですが、多職種の隔たりがない環境で、それぞれの職種とのつながりを推進していく豊島区の取り組みを、何か活用出来ないかと検討しはじめたのがきっかけです」。
(※注2):としま医療介護ネットワーク研究会はこちらの記事でご紹介しています
https://post.medicalcare-station.com/association/497/
https://about.medical-care.net/html/service/pdf/case7.pdf
02セキュアな仕組みと手軽さに惹かれ
野村氏はMCSを導入した理由にセキュリティ面における安心感を挙げた。「運用に関するポリシーがしっかりとしており、厚生労働省の個人情報ガイドラインに則って利用できるので非常に安心感が高いです」。MCSは厚生労働省・経済産業省/総務省の3省2ガイドラインに準拠して利用できる医療介護従事者専用のSNSであり、2021年1月に改定された厚生労働省の「医療情報システムの安全管理に関するガイドライン第5.1版」にも対応している。メールやFAXは便利なツールであるが、誤って情報を流してしまった際のリスクは高い。「メールも利用していますが、個人的な情報を扱う場合はMCSを使います。メールやFAXは誤送信すると情報が全て流出してしまいますよね。送る際は患者さんの名前を伏せるなど注意していますが、もし送信後に間違いを発見しても内容は受信者に残るわけですからとても危険です。そういったリスクは必ず伴いますが、MCSは招待・承認制で不特定多数の方が自由に参加出来る仕組みではありません。従来の連携方法と異なり削除も出来るので、誤送信のリスクを軽減出来ます」。
医療情報システムを提供者と運用側の双方がガイドラインに準拠して利用することで初めて強固なセキュリティになると言える。
もう一つはMCSが医療介護従事者ならば誰でも無料で手軽に利用することができる点だ。有料のシステムの場合、連携したい相手も契約していなければ繋がることができない。施設によっては有料のシステム導入が難しいこともあり、多職種連携を始める際のボトルネックとなることがある。さらに無料ならではの良さは自分のペースで進められることだ。野村氏は全ての患者に対して当初からMCSを活用したわけではなく、リアルタイムな状況確認が必要であると判断した場合や、不安が強く多方面からケアしてあげたい患者を中心に活用を広げていった。「MCSは無料なので、気軽に少しずつ始めることができました。僕自身も1例ずつやってみて、振り返り、それでまた連携の輪を広げていくなど、時間をかけて活用していきました。無料ということでコストを気にせず自分のペースでゆっくりと利用できることも大事だと思います」。
03MCSで変化した多職種連携
野村氏は患者の8割を外来で診療、2割を往診している。以前は外来診療中に在宅患者に関する問い合わせで時間をとられることもあったが、現在ではMCSが電話の代わりとして上手く活用されている。「外来中に在宅患者さんに関する電話に対応することもありますが、以前は緊急ではない内容の問い合わせもあり、対応が難しくFAXで送り直してもらうこともありましたね。現在は本当に緊急な場合は電話で連絡してもらい、それ以外の情報交換はMCSで行うことで頻繁に電話でのやりとりをする必要がなくなりました」。
現在ではMCSを多職種との連絡ツールとして日常的に利用している野村氏だが、当初は送られてきた情報を確認する手間の増加や不必要な情報が多く流れ業務が煩雑になることを懸念していた。手探りで利用する中でMCSのリアルタイムに情報を共有できる特徴に利便性を実感していく。「患者さんのお看取り前は日々の状態が変化するが、麻薬の量を調整するなどリアルタイムで共有したいことを伝えられます。褥瘡治療でも看護師が状態の変化に応じて処置方法を変更する場合がありますが、そういった場面で利用していくことで『これは使えるな』と思いました」。
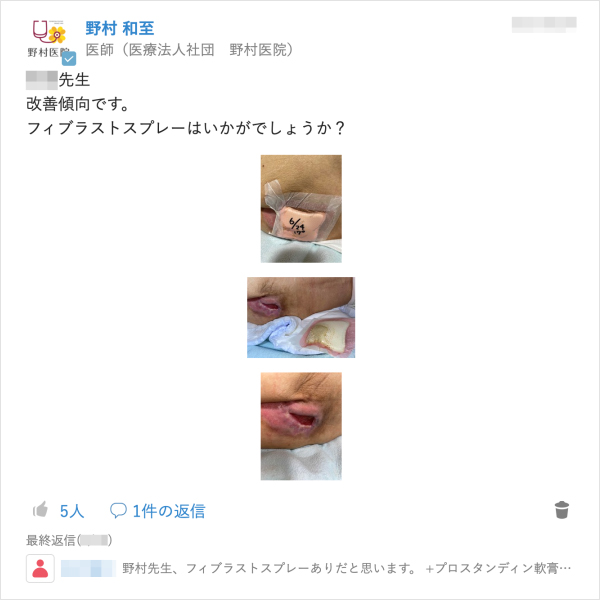
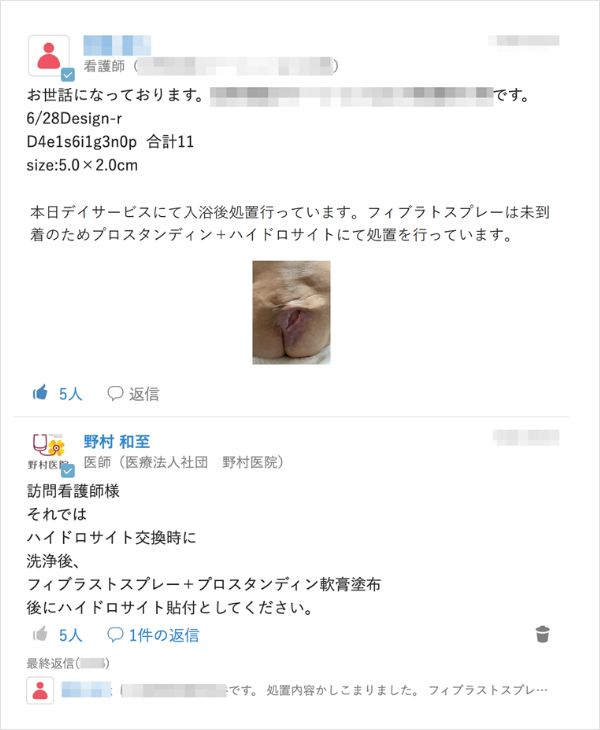
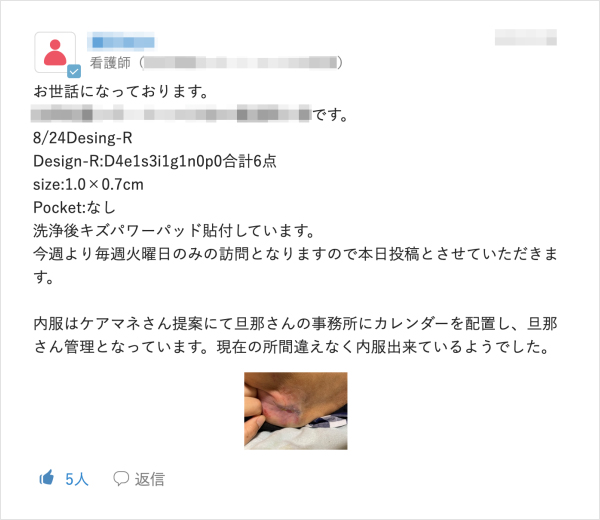
患者が終末期に入った際は家族に治療方針の説明を行うが、訪問看護師やケアマネジャーも同様の話を聞きたいとの要望があがる。ACP(※注3)の観点からも、患者が望む最期を迎えるために必要な情報であることはもちろん、看取り後の家族に寄り添った対応を行うためにも重要となるからだ。家族に説明する際に同席できればよいが、時間が合わない場合は別途説明の時間をとっている。「その患者さんに関わっていた関係者に電話で説明するわけですが、関わる職種の方ごとに必要な情報を整理してお話をしなきゃいけないというのは中々難しいと感じていました」。こうしたやり取りは患者に関わっていた複数人に行うため時間が必要であり、大事な話のため短くもできない。このやり取りにMCSが入ることで変化があったという。「MCSで情報共有することで関係者がリアルタイムで状況を把握することが可能ですし、大事な話がいつまでも残るので過去のやりとりもその場で確認できます。それにより説明に要する手間が減りました。MCSで普段から情報共有をすると、今まで時間を使っていたことが非常に少なくなると感じました」。
多職種連携にメールではなくMCSを使うメリットとして、SNSとしての利点もある。メールの場合は挨拶文やお礼文のやりとりが毎回行われるが、MCSではあまり気にする必要はない。「マナーとして当然ですがお互いに話したい内容以外の文も多くなります。多職種との連携は日々様々な情報をやり取りするものなので、そういったところにあまり気にせず要点のみを書けるのが良いです」。大事なやりとりをする上での了解ボタンによる既読確認も非常に有効となっている。「『了解』ボタンはとても便利です。私の地区の医師会では諸連絡や討論にメールを使っているのですが、私が出した意見に対する反応がないことがあるため、確認していただけたのか分からず不安になることがあります。MCSは『了解』ボタンで誰が見たか確認できるので、安心感に繋がりました」。
(※注3):ACP(Advance Care Planning)とは、将来の変化に備え、将来の医療及びケアについて、 本人を主体に、そのご家族や近しい人、医療・ ケアチームが、繰り返し話し合いを行い、本人による意思決定を支援するプロセスのことです
(日本医師会HP参照:https://www.med.or.jp/doctor/rinri/i_rinri/006612.html)
04汎用性が高いMCSの特徴を活かした活用事例
同医院では地域包括診療を実施しており、24時間365日対応を行っている。訪問診療の患者も含め60人以上の患者を診ているが、患者個々の情報を把握するためにMCSを活用している。MCS上に地域包括診療外来および在宅の患者個々にタイムラインを作り、最初に次の3つの情報の画像を投稿する。①病歴 ②薬歴 ③発熱・嘔吐・痛みの時にどういう薬を使うかといった頓用指示、さらに採血結果に関しても、順次情報として投稿する。「患者さんの情報を全て覚えておくことはできないので、いかに必要な時に情報を確認できるかが重要です。例えば自宅にいる時に連絡をもらい急ぎ入院の必要があるので紹介状を書かなければいけない時、MCS上で病名や服薬状況などの基本情報が確認できるので、あとは直近の情報を思い出しながら作成できます。採血情報もあるので全部印刷してFAXで送れば、医院に駆けつけなくてもある程度の情報を紹介病院に送れるという状況になりました」。MCS導入以前は、ノートパソコンで確認できる持ち運び可能な電子カルテを家に持ち帰っていた時期もあったが、使い勝手が悪く、毎回のデータ移行に時間がかかるなど手間が多かった。MCSはシンプルな設計ゆえに施設ごとに様々な方法で活用されているが、同医院での活用方法は他の施設でも参考になる一例だろう。
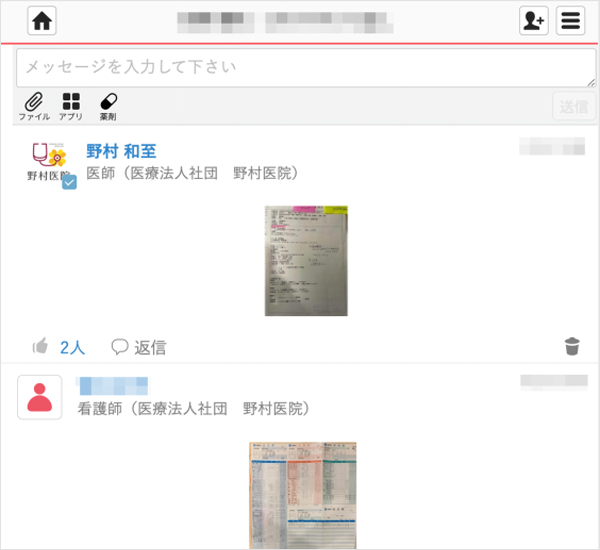
患者の診療においてもMCSが役立ったエピソードを野村氏から伺うことができた。内科医である野村氏はこれまで褥瘡患者の外科的デブリードマン(以下デブリ)まで行うことはなかった。オンライン診療にも精力的に取り組む野村氏は、同じくオンライン診療を行う皮膚科専門医に協力してもらいデブリを行っている。「初めての取り組みでしたが、皮膚科の先生にオンラインで指示をもらいながら実施しました。」。野村氏はデブリ後のフォローアップとしてもMCSを活用していた。「オンライン診療は病状の経過が確認しづらいです。デブリ後の経過を訪問看護師の方がMCSで書き込み情報共有していただけることで、次の処置につながりました」。
褥瘡など1週間単位で症状が変化するのに対し、訪問診療は通常月2回の訪問計画のため、連絡をもらえないことで症状悪化を見逃してしまう懸念がある。そのような毎日見に行かなければいけない疾患がMCSを介して連携できれば円滑にやりとりができる。「普段の様子をMCS上の文章と写真で確認しながら、さらにオンライン診療をやれば、それは非常に有効です。病院も常に医師や看護師が病室にいるわけでなく、定期回診とバイタルが異常な時やコールがあった時に対応するわけです。MCSにより多職種と連携し情報共有することで病院の病棟に近いシステムを組むことができます」。今後さらに医療とICTが融合することで在宅患者さんのバイタルをモニタリングすることが可能となれば、これまで入院となってしまった患者も自宅で診ることが可能となっていくだろう。
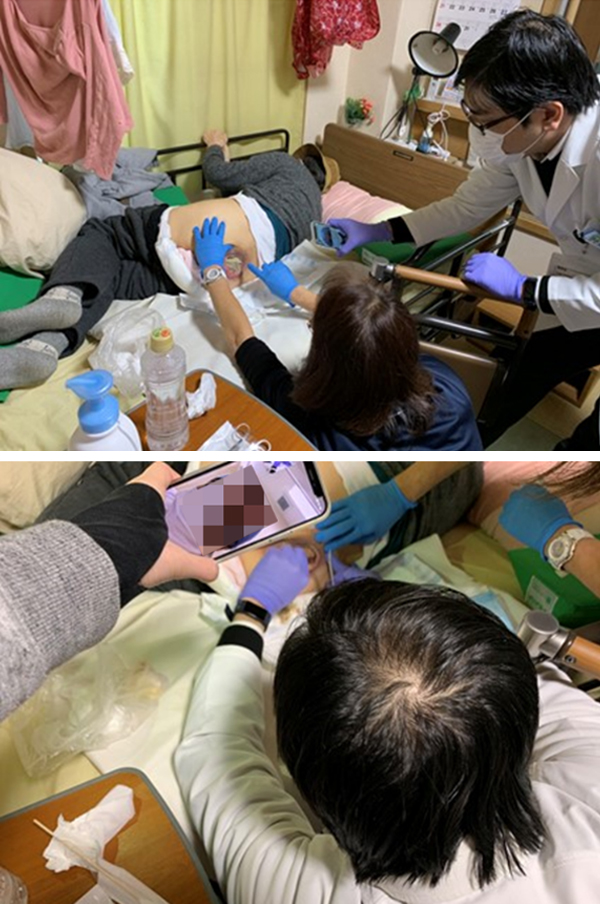
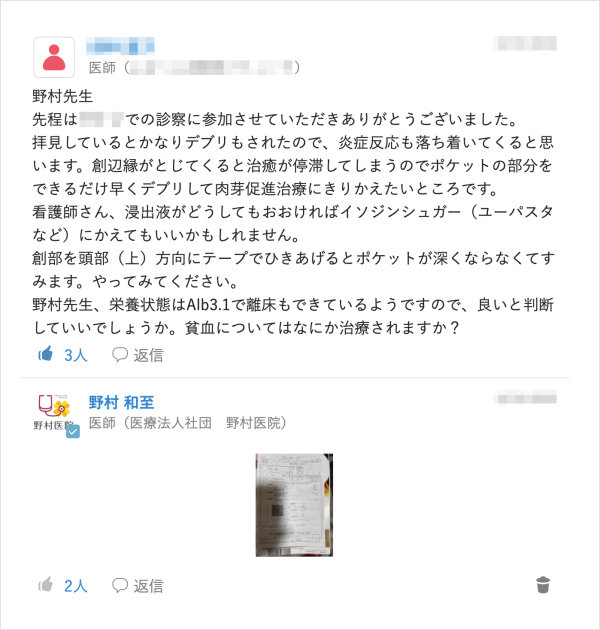


野村氏は必要に応じて患者やそのご家族もMCSに招待している。「遠方にお住まいでなかなか介護に行けなくて不安を抱えているご家族をMCSに招待しました。MCS内で患者さんの様子やスタッフの対応などを報告したり、ご家族が気になることを書き込まれて回答することで、離れていても状態がわかって良かったと言っていただけました」。
また、野村氏は介護ストレスの対処法としてもMCSを活用している。突然始まりいつ終わるのかわからない介護生活の疲れによる悲しい事件を耳にするが、こういった負の連鎖を避けるために、介護側のサポートも欠かさない。「今まで元気だった家族が寝たきりや認知症になってしまうと、ご本人以上にご家族の不安や負担が増えてしまいますよね。我々は全てを解決することは難しいですが、ご家族のちょっとした変化も把握できるように、そして少しでもストレスを発散できる場所となるように、MCSで共有しています。私だけでなく多職種の方も発信したり応えてくれるので、より細かいケアに繋がっています」。
05職種を超えたネットワークの構築へ
訪問診療を行う中で、情報共有が必要だと思う患者に対しては、関わる訪問看護師やケアマネジャーに『MCSで情報共有しませんか?』と野村氏が自ら提案しているそうだ。
「ただ、事業所によっては事業所内の規則があってMCSを使えないケースもあるので電話と併用していますが、先ほど話したように、外来診察中に電話がかかってきても出られないことがあるので、将来的に地域全体で普及拡大できるといいですね」。
「あとは、意欲的な方に声をかけてMCSに招待したり地域の会合に一緒に参加して連携の輪を広げています。ただ単に患者さんの情報共有だけではなく、患者さんについて多職種チームで一緒に考える、というスタンスで提案しています」。
さらに、介護職に焦点を当ててMCSで連携することのメリットについて話を伺った。
「例えばケアマネジャーさんですと、医師に対して電話をかけづらい、話しづらいということもあり、医師以外で話を進めることも少なくないようです。ただ、患者さんのことなので後で医師も関わってきますので、私の方から『状態に変化のある患者さんなのでMCSで共有しませんか?』と声掛けしています」
「あとは多職種と話をしているとアイデアが浮かんで指示を変更することがあるんですが、MCS内でやりとりをしていれば内容が残ってみんながこういう理由で変わったんだと理解できますし、何回も変更連絡を行わなくて済みますよね。スケジュールの変更についても1回の連絡で伝わるので、便利だと感じているのではないでしょうか」
在宅医療での薬剤使用に関する多職種連携の重要性を語ってくれた。
「患者さんが服用薬剤を理解し、正しく服用することで、薬剤の効果がでるものなんです。過去にインスリン療法を行う糖尿病患者さんに対して、『注射部位は必ず毎回ずらしてね』と説明したのですが、毎回同じ部位に打たれていたため硬結ができていたんです。硬結部位はインスリンが吸収されにくくなり、注射したインスリン量に見合う効果が出ないので硬結のない部分に変更することで、今までの1/3のインスリン量で効果がでました」。
同医院では必要に応じて門前薬局にもMCSに入ってもらい内服管理に活用している。
「服薬指導をしても忘れたり慣れが生じてしまうことがあるので、服薬状況や残薬管理、薬剤の保管状況といったことも薬剤師さんはもちろん多職種で状況を確認し合ってサポートができるのがメリットだと感じました」。
今後地域包括ケアが本格的に進む中で薬局との関わりはより深くなる。「地域包括診療でも薬局との連携は欠かせませんが、24時間対応の薬局と組まなければいけないのはハードルとなります。薬局との連携において負担を減らす意味でもMCSを用いるのは有用ですね」。診療から服薬に行く過程にはその前提となるそれまでの病状に関する情報がある。薬剤師にとっても調剤する上で重要な情報となり、MCSにより医師に確認せずとも情報を確認することが可能だ。MCSで医師と薬剤師が患者に対して共通の情報を元に服薬管理できることは病薬連携の一つのあり方となっている。
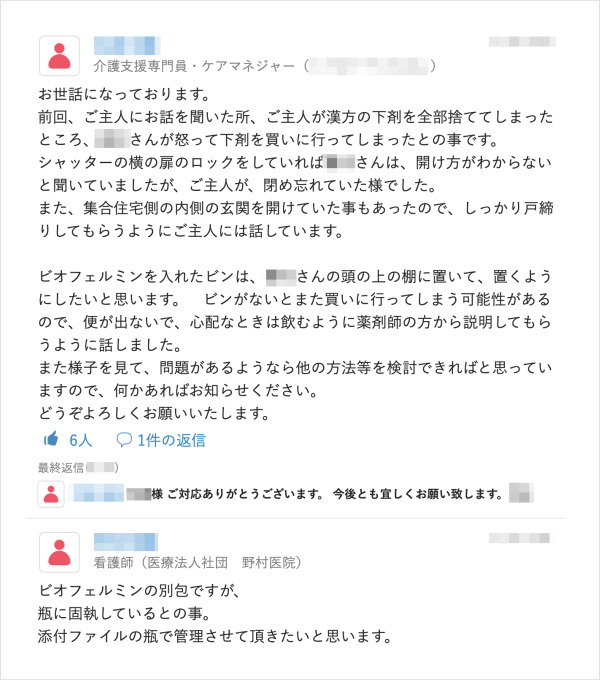
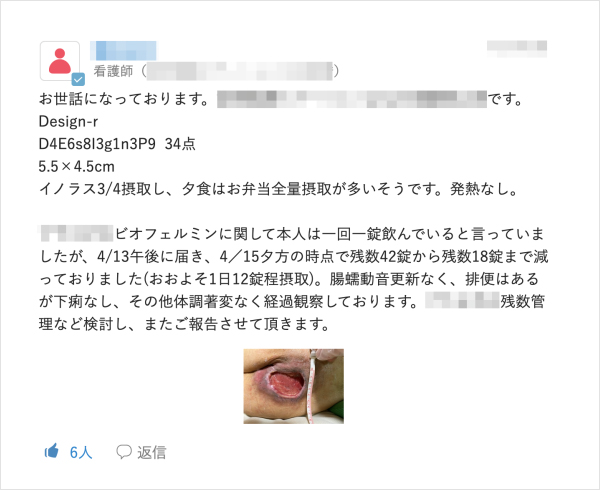

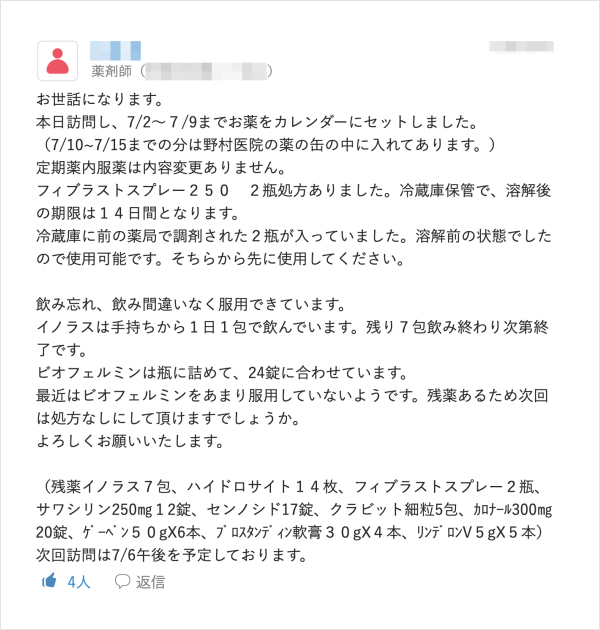
必要に応じて患者やご家族と直接MCSでやりとりをされている野村氏だが、ICTツールに抵抗がある高齢者に対しては周囲のサポートがポイントだと話す。
「現在ご高齢の患者さん本人よりもご家族の方とのやりとりが中心になっていますが、最近でいうとコロナワクチン接種の予約をオンラインで行っていたり、ICTの活用を避けて通れない世の中になってきているのは事実です。わからない、出来ないと諦めてしまうのではなく、ご家族や多職種のスタッフがサポートしながら環境を整えていく必要があると思います」。そんな中、板橋区ではフレイル予防のオンラインリハビリ教室というものが開催されており、70歳を超える参加者も多くいたという。「私自身多くのご高齢の方がウェブ会議システムを使って参加していることに驚きました。初めから1人で設定できる方もいるかもしれませんが、周囲がサポートやきっかけを作ってくれることで、自分でもできそう、便利だから始めてみよう、といった行動変容が生まれるのではないでしょうか」。
ICT普及において特に70歳を超えた方への普及は壁となる一方で、70歳以上の方が一人でできる様になって初めてこの国のICT化が進むと野村氏は感じている。「ここは諦めてはいけないです。最初の設定など使えない理由はどこにあるのか丁寧に探り、家族など周りがサポートすることで、板橋区での事例もそうですがご高齢の人でもやろうと思えば使うことができます。我々がハードルを決めてそこから先に進まないというのが一番駄目なんです」。

06これから始める方へ
「MCSを始めて多職種連携や患者さんやご家族のフォロー体制がより一層強化しているのは事実です。ただ、MCSを使うことによって情報が溢れてしまって確認に時間がかかったり情報を見落としてしまう可能性があります。せっかく便利なツールなのに使うために時間を取るようなことがあってはいけません。そうならないように、多職種でMCSのルールを作った方がいいと思います。ルールと言っても『緊急性はないが伝えておきたい内容』『FAXで送るより写真を撮った方が早い』と感じたらMCSを使いましょう、といった時間をかけずに情報共有を行うためのルールが必要です。これだけでもきちんと連携ができて、患者さんの状態の変化にも気づくことができて適切な処置ができるようになり、時間をかけるべきところに集中できるようになりました」。
MCSはじめICTツールを始めるためには、各種ガイドラインに準拠した運用を徹底し、実際使うにあたっては時間をかけないこと、つまりICTツールを導入することにより業務量が増えては意味がないため、時間をかけずに共有することで結果として患者の治療ケアの向上にも繋がることがわかった。
07これからも「鍵」となる多職種連携
最後に野村氏が「現在注力している事業」×「多職種連携」について2例紹介しよう。

前述でも触れたが板橋区ではコロナ禍における運動不足によるフレイル・介護予防を目的とし、地域の高齢者が一緒にオンラインで体を動かす「10の筋トレ」という取り組みを行っている。フレイルは健康診断の段階から介入することを目的に2020年4月より75歳以上の後期高齢者を対象にフレイル健診がスタートしているが、まだまだ課題も多い。老年病専門医でもある野村氏も東京都健康長寿医療センターの医師と共同で「フレイルサポート医」という新たなシステム構築に向けて動いている。現在認知症に対して「認知症サポート医」がかかりつけ医等への助言やその他の支援を行っているが、同様にフレイルに対しても専門の医師が支援を行うシステムだ。「フレイルについて開業医の先生方にも理解いただき、地域ぐるみでフレイルが悪化する一歩手前から介入を始められるような仕組みです」。
2例目は国土交通省が推進する事業の一つに「スマートウェルネス住宅」がある。住居環境における断熱性を改善することで健康状態を向上させることが報告されており、実際に健康への有用性もデータで報告されている。「論文や学会でも発表されていますが、床の温度が高い方が血圧変動、転倒リスク、腰痛、神経痛等に対して良い結果がでています」。大学病院の医師も参加して進められている事業だが、断熱住宅は寒冷地域での導入が多くみられる一方でその他地域での導入は少ない。「関東から西の地域では断熱住宅はまだ少ないです。そういった地域でも断熱性を整えることで、心血管イベントを減少させることを目的とした事業で、国交省と一緒にやっています」。さらに野村氏は住宅への断熱と同時にICTを導入することも推奨し、バイタルの確認やオンライン診療システム等のICT整備が整った安全健康住宅の推進を行っている。
ここまで野村氏の活動している事業について紹介したが、この二つの実現に向けて重要となるキーワードとしても挙がったのが多職種連携だ。「フレイルの方達に対しての取り組みでは地域の医療介護に従事する方々が中心となってきます。高齢者の住宅におけるリスクについても一番見ているのはケアマネさんや訪問看護師の方々です。私が取り組む事業は、二つとも多職種が鍵になっています。だから私が今進めているような活動に関しては、多職種の皆さんが切っても切れない存在です」。今後は多職種で集まり、地域におけるリスクをどのように避けることができるかについてグループワークも検討している。「今後も多職種間での連携は欠かせないです。直接的な医療提供とは異なる場面でもMCSによる連携という使い方は出てくると思います」。
※本文中に記載のある製品については、特定の製品を推奨するものではございません。
実際の使用に際しては、各製品の添付文書等をご参照ください。
(取材日:2021年8月13日)





