- TOP
- お役立ち情報
- 地域医療の実現のために
- 炎症性腸疾患(IBD)診療における医療連携の必要性〜地域の医療機関とともに持続可能なIBD診療を〜
地域医療の実現のために
炎症性腸疾患(IBD)診療における医療連携の必要性
〜地域の医療機関とともに持続可能なIBD診療を〜
福岡大学病院 炎症性腸疾患先進治療センター/医療法人 長浜クリニック
-

福岡大学医学部 消化器内科学講座 主任教授、
福岡大学病院 副病院長・炎症性腸疾患先進治療センター センター長 平井 郁仁 先生(写真・右)
医療法人 長浜クリニック 院長 長浜 孝 先生(写真・左)
炎症性腸疾患(Inflammatory Bowel Disease:IBD)を代表する潰瘍性大腸炎とクローン病はともに国の指定難病で、その合計患者数〔特定医療費(指定難病)受給者証所持者数〕は指定難病のなかで最多である。IBD診療の現場では増え続ける患者さんの基幹病院への集中が課題となっており、解決には地域のクリニック等との医療連携が必要とされる。地域医療の実現に向けて具体的にどのような取り組みが必要なのか、九州・福岡で長年にわたりIBD診療に尽力されてきた福岡大学病院 炎症性腸疾患先進治療センターの平井郁仁先生と長浜クリニック(福岡市南区)の長浜孝先生のお二人に、現状と課題をふまえてお話を伺った。
目次
01増え続けるIBD患者数と対応する医療機関の現状
平井先生: IBDは消化管に炎症を起こし、再燃と寛解をくり返す慢性の疾患で、その代表である潰瘍性大腸炎とクローン病は国の難病に指定されています。ただ“難病”とは言っても、適切な診断と疾患コントロールができれば、社会生活を健常者と比較して遜色なく送れるIBD患者さんは少なくありません。しかし、そもそもの患者数が増加しており、潰瘍性大腸炎およびクローン病の有病者数に関する全国疫学調査の結果によると、2023年の推定有病者数は潰瘍性大腸炎で約31.7万人、クローン病で約9.6万人とされ(図)、2015年の前回調査と比較して両疾患ともに約1.4 倍となっています1)。
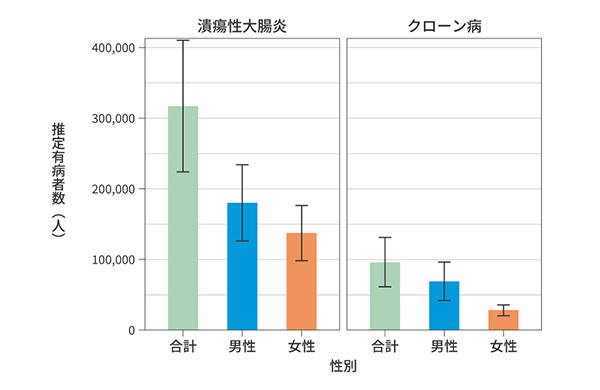
(エラーバーは95%信頼区間を示す。文献1より引用)
平井先生:
IBDが疑われる患者さんは基本的に、まず大学病院をはじめとした専門の基幹病院で診断を受け、アドバンスドセラピー(先進治療)が必要な場合には生物学的製剤やJAK(Janus kinase)阻害薬を用いて治療をしていくことになります。しかし、アドバンスドセラピーとなると多くの場合は基幹病院で診療を継続せざるを得ないのが現状であり、また、アドバンスドセラピーの必要はない場合であっても患者さんから基幹病院での診療継続を希望されることも多いです。
これらの結果として、大学病院などのハイボリュームセンターのIBD患者数が増え続け、センターの疲弊を招く事態となっています。今後は、軽症あるいは疾患コントロールが可能となった患者さんについては地域の医療機関と連携して診療していかなければ立ち行かなくなることが危惧されます。
長浜先生: 私は平井先生のもとで勉強した後、2018年にクリニック(胃腸内科、内視鏡内科、内科)を開業しました。平井先生のお話にあったようにIBDの基幹病院では患者数がすでに飽和状態なので、地域における診療の一拠点として機能できればと思っての開院でした。IBDに関して私のクリニックでは、大学病院から引き継いだ患者さんを診たり、逆に、腹痛や下痢で受診した患者さんのなかにIBDを発見し、大学病院で診てもらうべきと判断した場合は紹介したりしています。クリニックがある福岡市南区は学生などの若者が多い地域で、IBDは若年発症が多い疾患でもあります。
平井先生: まさに国の難病対策においても、「できる限り早期に正しい診断ができる体制を構築するとともに、診断後はより身近な医療機関で適切な医療を受けることができる体制を確保する」とあります2)。下痢や腹痛の患者さんはまず地域のクリニック等を受診するので、IBDを疑ったら早めに基幹病院の受診を促して早期診断につなげることが重要であり、そして基幹病院にて治療方針が定まり病態が安定したら、再びクリニック等に戻して治療を地域で継続していく体制が必要なのです。しかしその構築は、地域ごとの医療事情や患者さんからの希望もあって実際には簡単ではありません。例えば福岡市は、若者が進学や就職で九州全域から集まってくる地域なので平均年齢が非常に低く、そのぶんIBDを発症して診断を受ける患者さんも多いため、基幹病院の立場からすると市内7つの区それぞれに地域の拠点となる医療機関があってほしいのですが、長浜先生のようにクリニックで連携できるところはまだ少ない状況です。

平井 郁仁 先生
02基幹病院と地域医療機関の連携システムの必要性
平井先生: IBD診療における医療連携を発展させるため、「IBDの病診連携を構築するプロジェクト」(厚生労働科学研究費補助金 難治性疾患政策研究事業「難治性炎症性腸管障害に関する調査研究」班)にて潰瘍性大腸炎とクローン病の逆紹介フォーム案*も作成しましたが3)、最大の課題は逆紹介できる地域の医療機関が少ないことなので、まずそこを解決する必要があります。そもそも基幹病院は地域にIBD患者さんを受け入れ可能な消化器内科医がどのくらいいるのかが分からないので、長浜先生や地域の医師会の先生方にはぜひ情報提供をお願いしたいです。
*フォーム案のPowerPointデータが「難治性炎症性腸管障害に関する調査研究」班HP(http://www.ibdjapan.org/cd_uc/)からダウンロードできる
長浜先生: 確かに、その情報がないと逆紹介しづらいですね。そして、一口に「IBD診療を行っている」と言っても医師によって守備範囲が異なりますから、例えば登録制のシステムをつくって自施設で対応可能な内容を明示してもらい、そのリストを平井先生や基幹病院と共有できると良いのかもしれません。
平井先生: それは良い方法ですね。患者さんの治療内容と居住地域を考慮した逆紹介が安心してできますし、提携医療機関としてマップ化すれば患者さんにも分かりやすく説明できます。そして、地域の先生のなかには「アドバンスドセラピーへの対応は難しい」と言われる方が多いのですが、JAK阻害薬などを使用する際の注意点が事前に分かっていれば特に問題なく対応してもらえると思いますし、治療薬の投与方法も以前は注射が中心でしたが最近は内服も増えて対応のハードル自体が下がっていると考えられますので、これを機に守備範囲を広げてもらうための連携の必要性も感じています。
長浜先生: がん診療ではすでに地域連携パスが構築され、診療報酬にも組み込まれていますから、IBDでも同様のシステムができたら、地域のクリニックからの参加が増えて病診連携が進むのではないでしょうか。
平井先生: がんの場合と異なりIBDでは専門の施設や医師の数が多くないのが弱点となって、地域連携パスをつくるまでの話には残念ながらなっていないのが現状です。本当は先ほどの逆紹介フォームも地域連携パスのようなシステムに上手く組み込んで活用していければ良いのだろうとは思います。
長浜先生: IBD患者さんは学生や働き盛りの若者が多いので、土曜診療のニーズが非常に高く、実際に私のクリニックでも土曜日の受診者数が最も多いです。医療体制の観点だけでなく患者さんの生活面から考えても、IBD診療が可能なクリニックを地域で増やしていく必要を感じます。

長浜 孝 先生
03連携に向けた仲間づくりと多職種アプローチの重要性
平井先生: 病診連携・病病連携を少しでも推進しよう、その仲間を増やそうと、私たちも大学病院としてカンファレンスや勉強会などを開催して情報提供に努めていますが、参加するメンバーが固定化しがちで参加者の輪を拡げる難しさを感じています。
長浜先生: 地域にもIBDに何かしらの思いがある先生はいるはずなので、そのような先生を確実に取り込めれば良いのですが、その存在が表からは見えづらい難しさがありますよね。まずは勉強会に参加してくれた方との連携を密に取っていくしかないのではないでしょうか。
平井先生: 医師ばかりに直接アプローチするのではなく、看護師や薬剤師などのメディカルスタッフとつながるのも一つの手かもしれません。例えば薬剤師は、さまざまな疾患の患者さんに対応する必要があるため、増加するIBDにも興味をもってくれる方が地域にいたりします。そのようなスタッフを通して、結果的にその周りの医師にもIBDとの接点をつくったりできるかもしれません。
長浜先生: 確かに、医師向けの勉強会はたくさんありますが、メディカルスタッフ向けとなると少ないです。私のクリニックの看護師も専門的な情報の不足を感じていると思います。
平井先生: 現在、年に一度ではありますが、メディカルスタッフ向けのIBDセミナーをオンラインで開催しており、九州全域から看護師・薬剤師・栄養士など毎回約40名の参加があります。症例検討と講演の二部から成るセミナーで、まず潰瘍性大腸炎とクローン病の症例を1例ずつ参加者でグループディスカッションし、その後に講演で特定のテーマについて学んでいます。講師はテーマによって異なり、例えば栄養療法がテーマの回は栄養士の方にお願いしており、実務に基づく具体的な内容を学べるので、大変勉強になるとの感想を寄せてくれる参加者が多いです。

長浜先生: それは良いですね。実はクリニックレベルでは、スタッフ教育だけでなく患者教育も不十分と感じており、この点も病診連携において重要ではないかと考えています。クリニックで担当する患者さんは基本的に軽症から軽症寄りの中等症の方が多く、なかには無症状でIBDを発見された方もいます。そのような患者さん、特に自立した若者ではアドヒアランスを保つのが非常に難しく、ほとんどの方が治療を自己中断して、症状が悪化したら再び受診するという経過をたどってしまいがちです。患者さんが自分の病気をよく理解してアドヒアランスを高めてもらうために、一度は大学病院などのIBDチームで疾患教育を行ってもらう必要があると感じています。
平井先生: 同感です。忙しい診療のなかで、医師だけで患者さんにIBDの説明をしたり、患者さんの抱える問題を聞き出したりするのは非常に難しいでしょう。多職種の専門チームで患者さんに働きかけて、それぞれの職種が気づいたことを共有してようやくその患者さんの実態が見えてくるし、患者さん自身も病気や治療への理解が深まるものだと思います。私の普段の診療も多職種のカバーがあってこそ成り立っています。
04医療連携のポイントは患者さんの思いも共有すること
長浜先生: 平井先生から逆紹介された患者さんに関しては、診療情報提供書(以下、紹介状)以外にさまざまな情報を事前に教えてもらっているので、その後の診療で困ることが特にありません。
平井先生: 疾患や治療の情報は紹介状に簡単に書けますが、その患者さんを診療するうえで知っておいたほうが良い情報は他にもあって、例えば仕事の内容や忙しさ、家族構成、本人の気質や性格などが大事な場合があり、そのような細かな情報まで紹介状に記載するのは難しいため、紹介先の先生には別途電話をするなどして直接伝えるようにしています。私たちが診るのは“IBD”ではなく“IBD患者さん”なので、同じ病型・病期・重症度の患者さんでも注意しなければならないことや患者さんの悩み・困りごとは一人ひとり異なります。紹介先の先生が患者さんとの関係性をまだ築けていないうちはコミュニケーションが上手くいかないこともあると思いますし、患者さんに安心して地域で治療を続けてもらうためにも、できるだけ事前情報として伝えるように気を付けています。
長浜先生: 病診連携・病病連携には患者さんの理解・協力も不可欠ですよね。患者会については最近何か動きはありますか。
平井先生: 以前より私たちとのやりとりが増えてきました。以前は患者会が行う活動、例えばアンケート調査などは患者会内部での報告にとどまっていましたが、最近はその資料を私がもらって論文化し、IBDの専門誌に発表しています4)。また、2026年の秋には日本炎症性腸疾患学会の学術集会を私が会長を務めて福岡で開催しますが、そこでも患者さんと直接対話を行うセッションを企画中です。私としても患者会との交流のなかで新たに分かった、普段の診療のなかでは見えていなかった患者さんの思いがたくさんあります。先ほどIBDチームの話が出ましたが、このチームには患者さん本人も入ってもらうことが大切で、病気を抱える本人がチームの中心となって、そこに私たち医療者のサポートが加わって一緒に病気に立ち向かっていけると治療も確実に進歩すると思います。

05医療連携を推進させ、患者QOLが向上する診療を
平井先生: IBDを取り巻く医療環境は地域によってさまざまなので、病診連携・病病連携の方法も地域ごとの事情に合わせて考えていくしかないと思いますが、私が今後取り入れたい方法の1つは遠隔(オンライン)診療です。IBD領域では、内閣官房が主催するDigi田(デジデン)甲子園**にて、「北海道炎症性腸疾患患者医療均一化を目指した遠隔医療体制の確立」が令和4年度冬のベスト8に入賞しており5)、実績があります。九州は離島が多く、私の患者さんにも壱岐や対馬から船や飛行機で通院しなければならない方がいますので、そのような患者さんには、普段は島内の医療機関を受診してもらい、そこの先生と私がオンラインで一緒に診療することで患者さんの通院負担を減らしたいです。そもそも大学病院は待ち時間が非常に長くなってしまうので、それほど待たずに診てもらえる地域のクリニック等のほうが多くの患者さんにとっては良いはずで、患者さんも地域の先生も不安なく参加してもらえる医療連携を構築していきたいと思っています。
**地方公共団体、民間企業・団体など様々な主体がデジタルの力を活用して地域課題の解決等に取り組む事例を幅広く募集し、特に優れたものを内閣総理大臣賞として表彰する取組
長浜先生: 大学病院にもクリニックにもそれぞれの役割があります。大学病院がハイボリュームセンターとして今後も機能し、IBDの病態解明や治療法の開発に有用なデータを集められることが、患者さんを含めたIBD関係者全員にとって有益なので、クリニックの立場としては患者さんの紹介を適切に行い、逆紹介を積極的に受けること、そしてそのために必要な自己研鑽を行うことが大切だと思います。IBD診療を行うクリニックも少しずつですが増えてはきているので、クリニック同士が地域を問わずつながって互いに情報を共有する取り組みなどもできたら良いかもしれません。
平井先生: IBDは慢性疾患なので、患者さんは一生病気と付き合います。つまり、私たち医療者も目の前の患者さんと長く付き合っていく可能性が高く、私にも例えば中学生時分から診ている患者さんで今や二児の母という方がいます。患者さんのそのような成長を見られるのは実に大きな喜びになりますので、ぜひ地域の先生方にもIBD診療のやりがいを感じてもらえたら嬉しいです。
長浜先生: 入学・卒業、就職、結婚、妊娠・出産というまさに人生を通して患者さんに関わっていけるのは、IBD診療の醍醐味ですね。
平井先生: 患者さんのなかには医療の道に進む方もいて、医師や看護師・薬剤師になった方を私は何人も見ています。IBD患者さんであると同時に私たち医療者の仲間にもなるわけで、そのような関わり方ができるのも素晴らしいと感じています。
<参考>
- 1)Tsutsui A, et al : Nationwide estimates of patient numbers and prevalence rates of ulcerative colitis and Crohn's disease in Japan in 2023. Journal of Gastroenterology 2025; 60:1513-1522.
- 2)厚生労働省:難病の患者に対する医療等の総合的な推進を図るための基本的な方針(平成27年厚生労働省告示第375号)
- 3)令和5〜7年度 厚生労働科学研究費補助金 難治性疾患政策研究事業「難治性炎症性腸管障害に関する調査研究」班:逆紹介フォーム案(http://www.ibdjapan.org/cd_uc/)(2026年2月17日閲覧)
- 4)秀島晴美,他:炎症性腸疾患の患者会による便失禁・便漏れのアンケート調査 -その頻度と生活における影響やQuality of Lifeの低下について.IBD Research,19:299-309,2025.
- 5)内閣官房:デジタル田園都市国家構想 令和4年度「冬のDigi田甲子園」
https://www.cas.go.jp/jp/seisaku/digitaldenen/koshien/kekka/2022_winter/index.html(2026年2月17日閲覧)
(開催日:2025年10月27日 開催場所:福岡県福岡市)





