

Vol.07
抗がん剤の血管外漏出
慶應義塾大学病院
薬剤部
櫻井洋臣 先生
■ 抗がん剤の血管外漏出
- 血管外漏出とは
- 代表的な薬剤
- 予防
- 評価・鑑別
- 治療または対処
櫻井先生からのアドバイス
血管外漏出は、病院の規模に関わらず、一定の割合で起こり得るもの(2012年のESMO-EONSガイドラインでは0.01%~7%の頻度で発生)であり、ゼロにすることはできません。
医療スタッフ間だけで連携して対応するのではなく、患者さん本人やご家族にも事前に漏出することの危険性や注意事項について十分に説明をして適切な対応を取ることを心掛けることが重要です。
-
予防のためのポイント
- 抗がん剤の投与に関わる医療スタッフは、血管外漏出の主なリスク因子について定期的に情報共有する機会を作り、意見交換と意識の共有をはかることが大切です。また、医療機関で新しい抗がん剤が採用される際には、組織障害の区分を必ず確認してデータを更新していきましょう。
-
重症化させないためのポイント
- 血管外漏出が発生した際は初期対応が何よりも重要です。発見者が、適切な対応がわからずに右往左往することがないよう、確認しやすい場所や電子カルテ等に医療機関で作成されているマニュアル(血管外漏出時の対応例など)を設置しておきましょう。
また、血管外漏出は、患者に心理的ストレスや医療スタッフへの不信感などを引き起こす可能性もあるため、迅速かつ丁寧な説明が必要です。医師より、血管外漏出が起こったという事実とその後に実施した処置、今後の起こり得る症状や医療機関の支援体制等を十分に説明していきましょう。
血管内に投与されるべき薬剤が血管周囲の皮下組織などに漏れ出ることを血管外漏出(extravasation:EV)という。これによって、皮膚や周辺組織に障害を起こし、発赤、腫脹、疼痛、灼熱感、びらん、水疱形成、潰瘍化、壊死などの何らかの自覚的及び他覚的な症状を生じることがある。
抗がん剤は、皮膚・組織への侵襲の程度により、①起壊死性抗がん剤、②炎症性抗がん剤、③非壊死性抗がん剤に分類され、血管外漏出時の対応は異なる。起壊死性抗がん剤でなくても壊死を起こした報告があることから、すべての抗がん剤の漏出後は、継続的な観察が重要とされている。
<皮膚組織障害の程度に基づく抗がん剤の分類>1)〜4)
| 起壊死性抗がん剤(vesicant drugs) | |
| アルキル化薬 | ベンダムスチン※1 |
| アントラサイクリン系 | ダウノルビシン、ドキソルビシン、エピルビシン、イダルビシン、アムルビシン |
| 抗がん抗生物質 | マイトマイシンC、ダクチノマイシン(=アクチノマイシンD)、ミトキサントロン※1 |
| ビンカアルカロイド系 | ビンブラスチン、ビンクリスチン、ビンデシン、ビノレルビン※1 |
| タキサン系 | パクリタキセル、ドセタキセル※1 |
| 炎症性抗がん剤(irritant drugs) | |
| アルキル化薬 | メルファラン、ダカルバジン、イホスファミド、シクロホスファミド、ベンダムスチン※1 |
| アントラサイクリン系 | リポソーマルドキソルビシン、アクラルビシン |
| 抗がん抗生物質 | ブレオマイシン※2、ミトキサントロン※1 |
| 代謝拮抗薬 | ゲムシタビン、フルオロウラシル、フルダラビン、クラドリビン |
| プラチナ系 | オキサリプラチン、カルボプラチン、シスプラチン、ネダプラチン |
| タキサン系 | ドセタキセル※1 |
| その他 | エトポシド、イリノテカン |
| 非壊死性抗がん剤(non-vesicant drugs) | |
| 代謝拮抗薬 | メトトレキサート、シタラビン |
| 抗がん抗生物質 | ブレオマイシン※2 |
| 分子標的薬 | モノクローナル抗体薬(リツキシマブ、トラスツズマブなど) |
| その他 | L-アスパラギナーゼ |
※1:起壊死性抗がん剤、炎症性抗がん剤の両方に分類される。
※2:炎症性抗がん剤、非壊死性抗がん剤の両方に分類される。
- 起壊死性抗がん剤(ビシカント薬剤:vesicant drugs)
- 血管外へ漏れ出た場合に、水疱や潰瘍をもたらす可能性がある薬剤。組織障害や組織壊死のような重度な副作用が生じる可能性がある。
- 炎症性抗がん剤(イリタント薬剤:irritant drugs)
- 注射部位やその周囲、血管に沿って痛みや炎症が生じる可能性がある薬剤。多量の薬剤が血管外に漏出した場合には潰瘍をもたらす可能性がある。
- 非壊死性抗がん剤(ノンビシカント薬剤:non-vesicant drugs)
- 薬剤が漏れ出たときに、組織が障害を受けたり破壊されたりすることはない(可能性は非常に低い)といわれる薬剤である。
日本がん看護学会編:外来がん化学療法看護ガイドライン1 2014年版-抗がん剤の血管外漏出およびデバイス合併症の予防・早期発見・対処, 金原出版, 2014.
血管外漏出のリスク因子は数多く存在する。抗がん剤投与を行う前にリスク因子を考慮し、血管を確保するようにする。
<血管外漏出の主なリスク因子>5)、6)
患者側のリスク因子
- ・高齢(血管が硬く、弾力性に乏しい、血液が流れにくい)
- ・栄養状態が不良、脱水状態
- ・肥満(血管の確認が困難である)
- ・体動が激しい、点滴を気にせず動くなど、投与中の安静が難しい
- ・循環機能の低下や障害に関連する疾患や手術の既往(糖尿病、リンパ浮腫、上大静脈症候群など)
- ・皮膚結合性疾患、末梢神経障害がある
- ・コミュニケーションに支障がある
- ・血管外漏出を起こしたことがある※
穿刺部位におけるリスク因子
- ・多剤併用化学療法や薬剤の繰り返し投与によって硬化した血管
- ・末梢静脈ライン挿入後24時間以上経過した血管
- ・細く脆弱な血管
- ・静脈疾患や局所感染、血腫、創傷・瘢痕を伴う部位の血管
- ・24時間以内に静脈穿刺を一度試みた部位より末梢側の血管
- ・最近施行した皮内反応部位より末梢側の血管
- ・関節運動の影響を受けやすい部位や血流量の少ない血管
- ・同一部位における再穿刺
その他
- ・投与量が多い、または速度が速い
- ・血管痛を伴う薬剤(血管痛と漏出の判別がしづらい)
- ・強い圧力をかけた状態での投与、長時間の投与(輸液ポンプ使用 等)
※リコール反応
血管外漏出を起こした部位が治癒したにもかかわらず、その後、再び抗がん剤を投与した際に以前漏出を起こした部位に皮膚反応が生じることをいう。パクリタキセルやエピルビシンで報告があるため、以前に血管外漏出を起こしたことがあるか確認する必要がある。
<静脈穿刺部位と血管確保>2)
末梢静脈からの投与において、適切な静脈の選択は血管外漏出を予防するために最も重要である。
- 1)前腕が望ましく、手背や肘関節周囲の静脈穿刺は避ける。
- 2)太く軟らかい弾力のある血管を選択すべきである。
<患者への説明・指導>2)、3)
血管外漏出の危険性や予防の必要性について、投与前にあらかじめ患者に説明をする。
また、
- ・点滴部位の発赤、違和感、疼痛、腫脹、灼熱感、しびれなどが1つでも起きたらすぐに医療スタッフに伝える。
- ・点滴の滴下不良に気付いたらすぐに医療スタッフに伝える。
- ・抗がん剤投与中の点滴穿刺部をなるべく安静にする。
- ・穿刺前にトイレや更衣はすませる。
- ・袖口の狭いシャツやセーターの着用を極力控える(袖をたくし上げた際に、締め付けられ血流が悪くなることを避けるため)。
特に、循環障害や神経障害のある患者は、感覚障害が引き起こされ、血管外漏出の症状がわかりにくくなる可能性があるため、注意が必要である。
投与中に異常がない場合でも、投与数日中~数週間後に遅延性の皮膚障害がおこる場合がある。そのため帰宅後も投与後1週間は、毎日あるいは2日に1回は、投与部位の違和感、疼痛、腫脹、灼熱感などを継続して観察するよう指導する必要がある。
抗がん剤の投与中は、血管外漏出のリスクを念頭に、以下について定期的にモニタリングすることが予防においても重要である。2)
<投与前>
- ・抗がん剤投与時に、末梢静脈ライン内の血流の逆流を確認する。
- ・穿刺部位は、観察がしやすいよう滅菌済みの透明なドレッシング材を用いて固定する。
<投与中>
- ・留置針付近の状態を確認する。
- ・自覚症状(投与部位の発赤、違和感、疼痛、腫脹、灼熱感、しびれなど)の有無を確認する。
- ・点滴の滴下速度の減少、末梢静脈ラインの血液逆流の消失などを確認する。
<投与後>
- ・生理食塩液などで点滴ルート内を洗浄後に抜針する。
- ・抜針後の漏出を予防するため、抜針後は数分間の圧迫止血を行う。
| 有害事象 | Grade 1 | Grade 2 | Grade 3 | Grade 4 | Grade 5 |
|---|---|---|---|---|---|
| 注入部位血管外漏出 | - | 症状を伴う紅斑(例: 浮腫, 疼痛, 硬結, 静脈炎) | 潰瘍または壊死; 高度の組織損傷; 外科的処置を要する | 生命を脅かす; 緊急処置を要する | 死亡 |
| 注射部位反応 | 症状を伴う/伴わない圧痛(例: 熱感, 紅斑, そう痒) | 疼痛; 脂肪変性; 浮腫; 静脈炎 | 潰瘍または壊死; 高度の組織損傷; 外科的処置を要する | 生命を脅かす; 緊急処置を要する | 死亡 |
有害事象共通用語規準 v4.0日本語訳JCOG版より引用、改変
JCOG ホームページはこちら
血管外漏出と症候が類似する有害事象として、血管痛(静脈炎)とフレア反応があり、これらは区別して評価する必要がある。
<血管外漏出、血管痛(静脈炎)、フレア反応の違い>3)
| 血管外漏出 | 血管痛(静脈炎) | フレア反応 | |
|---|---|---|---|
| 病態 | 壊死性または炎症性の変化 | 調製薬剤のpHや停留による血管壁への刺激など | 血管周囲の過敏反応 |
| 症候 | ・局所の疼痛を伴う ・発赤 ・腫脹、硬結 ・逆血の消失 |
・局所の疼痛を伴う ・体幹側にかけての疼痛 ・血管に沿った発赤、腫脹 ・逆血を認める |
・局所の疼痛は伴わない ・そう痒 ・血管に沿った紅斑 ・治療により、あるいは治療しなくとも30分以内に消失する一過性の反応 ・逆血を認める |
| 点滴滴下不良 | あり | なし | なし |
| 薬剤の漏出 | あり | なし | なし |
| 対応 | 下記 ■治療または対処参照 |
局所冷却 ステロイド剤外用 鎮痛剤 |
局所冷却 ステロイド剤または抗ヒスタミン剤外用 |
血管外漏出時の対応方法は、経験的な処置が行われることが多いが、エビデンスが乏しく有効性は示されていない。そのため、参考として血管外漏出時の対応例を以下に示す。大量漏出時、症状増悪時等は、皮膚科・形成外科医に相談する。
(血管外漏出時の対応例)4)
- 血管外漏出の発見・発生
- ↓
- 直ちに抗がん剤の投与を中止、留置針は抜かない、Drコール
- ↓
- 医師の指示により漏出薬剤をゆっくりと吸引する
- ↓
- 留置針を除去後、漏出部(発赤、腫脹、疼痛)の範囲を油性マジックで囲む
- ↓
- 抗がん剤の組織障害の区分別に対応
※濃度や量によっては症状が強く出る場合もあるため、症例ごとの慎重な経過観察が必要
|
起壊死性抗がん剤
|
| ・患肢の拳上(浮腫を最小限に抑えるため) |
| ・ステロイドの局所投与 |
・冷却または保温
|
| ・ステロイド外用剤の塗布 |
|
炎症性抗がん剤
|
|
| 少量の場合 ・患肢の拳上 ・局所冷却 ・ステロイド外用剤の塗布 |
|
| 大量の場合 ・上記に加え、ステロイドの局所投与 |
|
|
非壊死性抗がん剤
|
| ・経過観察 |
| ・症状に応じて、ステロイド外用剤の塗布 |
注意) 薬剤の使用にあたっては、各製品電子添文をご確認ください
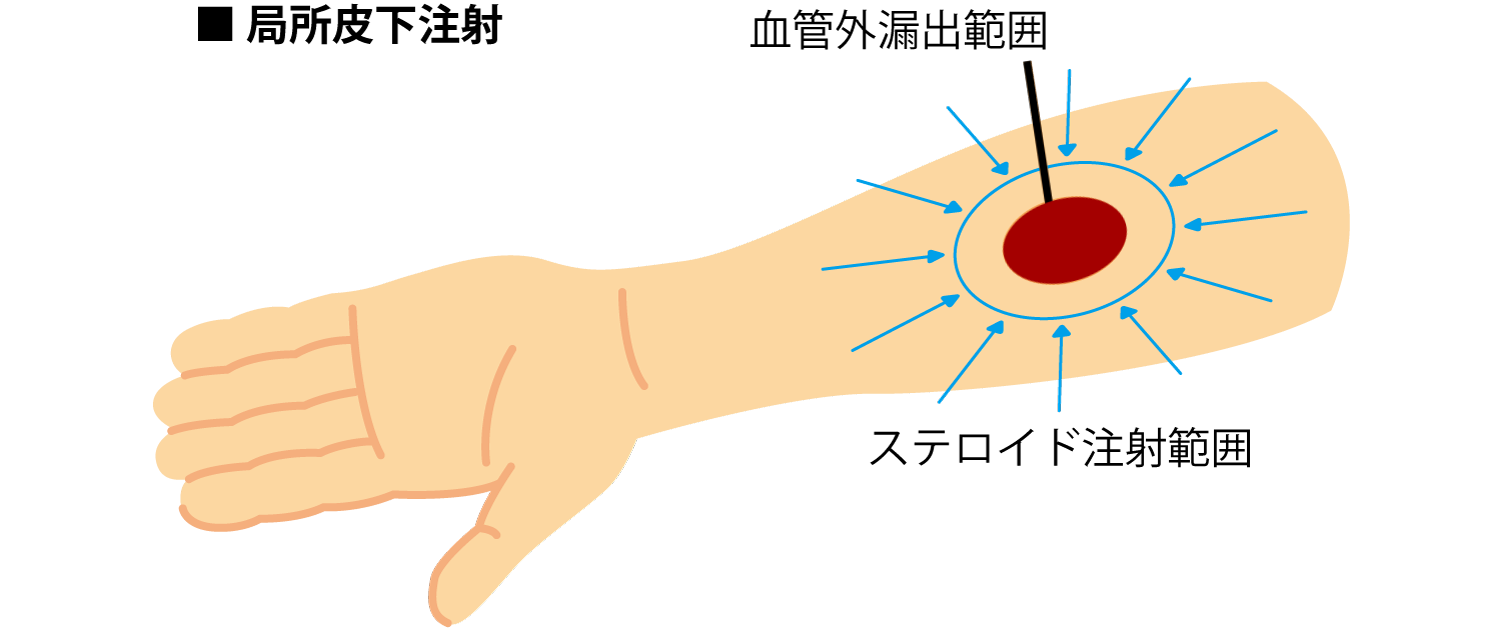
<ステロイドの局所投与について>
2019年10月更新
- <参考資料>
- 1) 安藤雄一 編,外来化学療法室 がん薬物療法カンファレンス,南山堂,2015.
- 2) 日本がん看護学会 編,外来がん化学療法看護ガイドライン 2014年版 1 抗がん剤の血管外漏出およびデバイス合併症の予防・早期発見・対処,金原出版,2014.
- 3) 中根実,がんエマージェンシー 化学療法の有害反応と緊急症への対応,医学書院,2015.
- 4) 橋口宏司,薬事,60(4):640-645(2018).
- 5) 市川度 他 編,支持療法薬の必須ケアポイントつき! がん薬物療法の副作用ケア とことん攻略本,メディカ出版,2016.
- 6) 田村和夫 編,がん治療副作用対策マニュアル(改訂第3版),南江堂,2014.
- 7) 国立がん研究センター内科レジデント 編,がん診療レジデントマニュアル,医学書院,2016.

















